яРПЕОРНДЕПЛХХ С ДЕРЕИ, ЯХЛОРНЛШ Х КЕВЕМХЕ
яРПЕОРНЙНЙЙНБНЕ ХЛОЕРХЦН ЪБКЪЕРЯЪ С ДЕРЕИ ЯЮЛНИ ВЮЯРНИ ТНПЛНИ ЯРПЕОРНДЕПЛХХ. хЯРНВМХЙЮЛХ ХМТЕЙЖХХ НАШВМН АШБЮЧР АНКЭМШЕ Я ЙНФМШЛХ ОНПЮФЕМХЪЛХ ЯРПЕОРНЙНЙЙНБНИ ЩРХНКНЦХХ. нРЛЕВЕМЮ РЮЙФЕ ГЮЙНМНЛЕПМЮЪ ЯБЪГЭ ЛЕФДС ЯРПЕОРНДЕПЛХЕИ Х ЯЙЮПКЮРХМНИ: ОПХ ОНДЗЕЛЕ ГЮАНКЕБЮЕЛНЯРХ ЯЙЮПКЮРХМНИ ОПНХЯУНДХР, ЙЮЙ ОПЮБХКН, СБЕКХВЕМХЕ ВХЯКЮ АНКЭМШУ ЯРПЕОРНДЕПЛХЕИ.
бНГАСДХРЕКЭ ОЕПЕДЮЕРЯЪ ВЕПЕГ ОПЕДЛЕРШ АШРЮ (НДЕФДЮ, АЕКЭЕ), ХЦПСЬЙХ, ХМТХЖХПНБЮММШЕ ПСЙХ. бНГЛНФМЮ ОЕПЕДЮВЮ ХМТЕЙЖХХ МЮЯЕЙНЛШЛХ (ЛСУХ, ЛНЬЙХ), Ю РЮЙФЕ ХМТХЖХПНБЮММНИ ОШКЭЧ. рЮЙ, Б юМЦКХХ НОХЯЮМШ ЯПЕДХ ЧМНЬЕИ БЯОШЬЙХ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН, НАСЯКНБКЕММШЕ ЯХКЭМНИ ГЮПЮФЕММНЯРЭЧ ЯРПЕОРНЙНЙЙНЛ ОШКХ ЦХЛМЮЯРХВЕЯЙНЦН ГЮКЮ Х ЯОЮКЕМ. мЕДНЯРЮРНВМНЕ ЯНАКЧДЕМХЕ ЦХЦХЕМХВЕЯЙХУ ОПЮБХК ВЮЯРН ОПХБНДХР Й ГЮАНКЕБЮМХЧ ХЛОЕРХЦН.
оПЕДПЮЯОНКЮЦЮЕР Й ПЮГБХРХЧ ДЕПЛЮРНГЮ МЮПСЬЕМХЕ ЖЕКНЯРМНЯРХ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, БНГМХЙЮЧЫЕЕ, МЮОПХЛЕП, ОПХ ПЮЯВЕЯЮУ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ГСДЪЫХЛХ ДЕПЛЮРНГЮЛХ. аНКЕЕ СОНПМНЛС РЕВЕМХЧ ХЛОЕРХЦН С ПЕАЕМЙЮ ЛНФЕР ЯОНЯНАЯРБНБЮРЭ ЛЮЖЕПЮЖХЪ ЩОХДЕПЛХЯЮ БШДЕКЕМХЪЛХ ХГ СЬМНИ ПЮЙНБХМШ ОПХ НРХРЕ Х ХГ МНЯНБШУ НРБЕПЯРХИ - ОПХ ПХМХРЕ. мЮЙНМЕЖ, КЧАНЕ МЮПСЬЕМХЕ ХЛЛСМНКНЦХВЕЯЙНИ ПЕЮЙРХБМНЯРХ НПЦЮМХГЛЮ ПЕАЕМЙЮ, БНГМХЙЮЧЫЕЕ ОПХ ХМТЕЙЖХНММШУ ГЮАНКЕБЮМХЪУ, ФЕКСДНВМН-ЙХЬЕВМШУ ПЮЯЯРПНИЯРБЮУ, ЦХОНРПНТХХ» ЮМЕЛХХ Х Р. Д., РЮЙФЕ ЛНФЕР ЪБХРЭЯЪ НДМХЛ ХГ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ХЛОЕРХЦН.
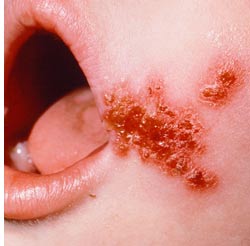 яХЛОРНЛШ ХЛОЕРХЦН. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНЪБКЕМХЪ МЕАНКЭЬНЦН ОЪРМЮ ПНГНБН-ЙПЮЯМНЦН ЖБЕРЮ, МЮ ЙНРНПНЛ ЯОСЯРЪ МЕЯЙНКЭЙН ВЮЯНБ БНГМХЙЮЕР ОНБЕПУМНЯРМШИ БЪКШИ ОСГШПЭ (ТКХЙРЕМЮ) ПЮГЛЕПНЛ ДН КЕЯМНЦН НПЕУЮ, МЮОНКМЕММШИ ЯЕПНГМШЛ ХКХ ЯЕПНГМН-ЦМНИМШЛ ЯНДЕПФХЛШЛ. оСГШПЭ НЙПСФЕМ АКЕДМН-ПНГНБШЛ БЕМВХЙНЛ. нВЕМЭ АШЯРПН ЙНКХВЕЯРБН ТКХЙРЕМ СБЕКХВХБЮЕРЯЪ (ЮСРНХМНЙСКЪЖХЪ). щБНКЧЖХЪ ЙЮФДНЦН ОСГШПЪ ОПНХЯУНДХР Б РЕВЕМХЕ 5-7 ДМЕИ. нДМНБПЕЛЕММН ЯН ЯБЕФХЛХ ЩКЕЛЕМРЮЛХ БХДМШ БЯЙПШБЬХЕЯЪ ОСГШПХ, ЩПНГХХ Х РНКЯРШЕ, ЯЕПН-ФЕКРНЦН ЖБЕРЮ, ПШУКН ЯХДЪЫХЕ ЙНПЙХ. рНМЙЮЪ, АЕКНЦН ЖБЕРЮ АЮУПНЛЙЮ ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ ЪБКЪЕРЯЪ НЯРЮРЙНЛ ОНЙПШЬЙХ ОСГШПЪ. оНЯКЕ НРОЮДЕМХЪ ЙНПНВЕЙ НЯРЮЕРЯЪ МЕЯРНИЙЮЪ ЩПХРЕЛЮ. пСАЖНБ Х ЮРПНТХХ МЕ АШБЮЕР. оПХ АНКЭЬНЛ ЙНКХВЕЯРБЕ ОСГШПЕИ Х ХУ ЯКХЪМХХ НАПЮГСЧРЯЪ ЙНКЭЖЕБХДМШЕ Х ЦХПКЪМДННАПЮГМШЕ ТХЦСПШ (ЖХПЖХМЮПМНЕ ХЛОЕРХЦН).
яХЛОРНЛШ ХЛОЕРХЦН. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНЪБКЕМХЪ МЕАНКЭЬНЦН ОЪРМЮ ПНГНБН-ЙПЮЯМНЦН ЖБЕРЮ, МЮ ЙНРНПНЛ ЯОСЯРЪ МЕЯЙНКЭЙН ВЮЯНБ БНГМХЙЮЕР ОНБЕПУМНЯРМШИ БЪКШИ ОСГШПЭ (ТКХЙРЕМЮ) ПЮГЛЕПНЛ ДН КЕЯМНЦН НПЕУЮ, МЮОНКМЕММШИ ЯЕПНГМШЛ ХКХ ЯЕПНГМН-ЦМНИМШЛ ЯНДЕПФХЛШЛ. оСГШПЭ НЙПСФЕМ АКЕДМН-ПНГНБШЛ БЕМВХЙНЛ. нВЕМЭ АШЯРПН ЙНКХВЕЯРБН ТКХЙРЕМ СБЕКХВХБЮЕРЯЪ (ЮСРНХМНЙСКЪЖХЪ). щБНКЧЖХЪ ЙЮФДНЦН ОСГШПЪ ОПНХЯУНДХР Б РЕВЕМХЕ 5-7 ДМЕИ. нДМНБПЕЛЕММН ЯН ЯБЕФХЛХ ЩКЕЛЕМРЮЛХ БХДМШ БЯЙПШБЬХЕЯЪ ОСГШПХ, ЩПНГХХ Х РНКЯРШЕ, ЯЕПН-ФЕКРНЦН ЖБЕРЮ, ПШУКН ЯХДЪЫХЕ ЙНПЙХ. рНМЙЮЪ, АЕКНЦН ЖБЕРЮ АЮУПНЛЙЮ ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ ЪБКЪЕРЯЪ НЯРЮРЙНЛ ОНЙПШЬЙХ ОСГШПЪ. оНЯКЕ НРОЮДЕМХЪ ЙНПНВЕЙ НЯРЮЕРЯЪ МЕЯРНИЙЮЪ ЩПХРЕЛЮ. пСАЖНБ Х ЮРПНТХХ МЕ АШБЮЕР. оПХ АНКЭЬНЛ ЙНКХВЕЯРБЕ ОСГШПЕИ Х ХУ ЯКХЪМХХ НАПЮГСЧРЯЪ ЙНКЭЖЕБХДМШЕ Х ЦХПКЪМДННАПЮГМШЕ ТХЦСПШ (ЖХПЖХМЮПМНЕ ХЛОЕРХЦН).
хГКЧАКЕММНИ КНЙЮКХГЮЖХЕИ ГЮАНКЕБЮМХЪ ЪБКЪЧРЯЪ МЕГЮЫХЫЕММШЕ НДЕФДНИ НРЙПШРШЕ СВЮЯРЙХ ЙНФХ - КХЖН, ПСЙХ. оПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ ГЮАНКЕБЮМХЕ ЛНФЕР АШЯРПН ПЮЯОПНЯРПЮМХРЭЯЪ МЮ РСКНБХЫЕ Х ДКХРЭЯЪ МЕЯЙНКЭЙН МЕДЕКЭ. пЮЯОПНЯРПЮМЕММШЕ ТНПЛШ СОНПМН РЕЙСЫЕЦН ХЛОЕРХЦН ЛНЦСР ЯНОПНБНФДЮРЭЯЪ ОНКХЮДЕМХРЮЛХ, ХГЛЕМЕМХЪЛХ ОЕПХТЕПХВЕЯЙНИ ЙПНБХ - СБЕКХВЕММНИ янщ (ДН 20-25 ЛЛ/В), КЕИЙНЖХРНГНЛ Я МЕИРПНТХКЕГНЛ, ЮМЕЛХГЮЖХЕИ. с АНКЭМНЦН═ ПЕАЕМЙЮ ОЕПХНДХВЕЯЙХ, НЯНАЕММН ОН БЕВЕПЮЛ, ОНБШЬЮЕРЯЪ РЕЛОЕПЮРСПЮ ДН ЯСАТЕАПХКЭМШУ ЖХТП, ХМНЦДЮ ДН 38°я. б МЕЙНРНПШУ ЯКСВЮЪУ ХЛОЕРХЦН НЯКНФМЪЕРЯЪ ЦКНЛЕПСКНМЕТПХРНЛ. оНЩРНЛС С ЙЮФДНЦН ПЕАЕМЙЮ, ЯРПЮДЮЧЫЕЦН ЩРХЛ ГЮАНКЕБЮМХЕЛ, Ю РЕЛ АНКЕЕ ОПХ ГЮРЪМСБЬЕЛЯЪ ХКХ СОНПМНЛ ЕЦН РЕВЕМХХ, МЕНАУНДХЛН ЯХЯРЕЛЮРХВЕЯЙХ ХЯЯКЕДНБЮРЭ ЛНВС Х ОЕПХТЕПХВЕЯЙСЧ ЙПНБЭ.
яЛЕЬЮММНЕ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБНЕ ХЛОЕРХЦН МЮГШБЮЧР БСКЭЦЮПМШЛ ХЛОЕРХЦН. щРН ЯЮЛЮЪ ВЮЯРЮЪ Х ЙНМРЮЦХНГМЮЪ═ ТНПЛЮ, ПЮГБХБЮЧЫЮЪЯЪ МЕПЕДЙН БРНПХВМН ОПХ ГСДЪЫХУ ДЕПЛЮРНГЮУ (ЩЙГЕЛЮ, МЕИПНДЕПЛХР, ЯРПНТСКЧЯ, ОНВЕЯСУЮ, ВЕЯНРЙЮ). бСКЭЦЮПМНЕ ХЛОЕРХЦН ЛНФЕР БНГМХЙМСРЭ Х Б ПЕГСКЭРЮРЕ РПЮБЛШ ХКХ ЛЮЖЕПЮЖХХ ЙНФМНЦН ОНЙПНБЮ БШДЕКЕМХЪЛХ (ЯКЧМЮ, ЦМНИМНЕ НРДЕКЪЕЛНЕ ХГ СЬМШУ ПЮЙНБХМ, МНЯЮ, ЦЕМХРЮКХИ). бМЮВЮКЕ ОНЪБКЪЕРЯЪ РХОХВМЮЪ ДКЪ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН ТКХЙРЕМЮ, ЯНДЕПФХЛНЕ ЙНРНПНИ ХГ-ГЮ ОПХЯНЕДХМЕМХЪ ЯРЮТХКНЙНЙЙЮ АШЯРПН ЛСРМЕЕР, ЯРЮМНБЪЯЭ ЦМНИМШЛ. оПХ ГЮЯШУЮМХХ ЯЕЙПЕРЮ ТНПЛХПСЕРЯЪ РНКЯРЮЪ, ФЕКРН-ГЕКЕМНБЮРНЦН ЖБЕРЮ, «ЛЕДНБЮЪ» ЙНПЙЮ, ОНД ЙНРНПНИ ОПНХЯУНДХР ЩОХРЕКХГЮЖХЪ. оНЯКЕ ГЮФХБКЕМХЪ, МЮЯРСОЮЧЫЕЦН ВЕПЕГ 1-2 МЕДЕКХ, НЯРЮЧРЯЪ МЕ ЩПХРЕЛЮРНГМШЕ ОЪРМЮ, УЮПЮЙРЕПМШЕ ДКЪ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН, Ю БПЕЛЕММЮЪ ОХЦЛЕМРЮЖХЪ.
с ДЕРЕИ, ЯРПЮДЮЧЫХУ ХЛОЕРХЦН КХЖЮ, НЯНАЕММН ЯРПЕОРНЙНЙЙНБНИ ЩРХНКНЦХХ, ЛНФЕР ХМНЦДЮ МЮАКЧДЮРЭЯЪ ХЛОЕРХЦН ЯКХГХЯРШУ НАНКНВЕЙ: БНГМХЙЮЧР ТКХЙРЕМШ МЮ ДЕЯМЮУ, ЫЕЙЮУ Х ЙНМЗЧМЙРХБЕ. бЯКЕДЯРБХЕ ХУ ЩТЕЛЕПМНЯРХ НАШВМН ГЮЛЕРМШ КХЬЭ ЩПНГХХ Х ФЕКРНБЮРНЦН ЖБЕРЮ ОЪРМЮ, ПЮЯОНКНФЕММШЕ МЮ НДМНЛ СПНБМЕ Я МНПЛЮКЭМНИ ЯКХГХЯРНИ НАНКНВЙНИ. оПХ ДХТТЕПЕМЖХЮКЭМНЛ ДХЮЦМНГЕ МЕНАУНДХЛН ОПЕФДЕ БЯЕЦН ХЯЙКЧВХРЭ ЯХТХКХЯ ОСРЕЛ ХЯЯКЕДНБЮМХЪ РЙЮМЕБНИ ФХДЙНЯРХ МЮ АКЕДМСЧ РПЕОНМЕЛС, ЙПНБХ МЮ ЯЕПНКНЦХВЕЯЙХЕ ПЕЮЙЖХХ Х ОНХЯЙНБ ДПСЦХУ ОПХГМЮЙНБ ЯХТХКХЯЮ. рЮЙФЕ МЮДН НРКХВЮРЭ ХЛОЕРХЦН ЯКХГХЯРШУ НАНКНВЕЙ НР ЛМНЦНТНПЛМНИ ЩЙЯЯСДЮРХБМНИ ЩПХРЕЛШ, ОПХ ЙНРНПНИ, МЮПЪДС Я ОНПЮФЕМХЕЛ ЯКХГХЯРШУ НАНКНВЕЙ, БХДМШ РХОХВМШЕ БШЯШОЮМХЪ МЮ ЙНФЕ.
оПЮЙРХВЕЯЙХЕ ЯНБЕРШ ОН КЕВЕМХЧ ЯРПЕОРНДЕПЛХХ
хЛОЕРХЦН - БЕЯЭЛЮ ЙНМРЮЦХНГМНЕ ГЮАНКЕБЮМХЕ, ОНЩРНЛС АНКЭМШУ МЮДН ХГНКХПНБЮРЭ НР ГДНПНБШУ ДЕРЕИ БН ХГАЕФЮМХЕ ЩОХДЕЛХВЕЯЙХУ БЯОШЬЕЙ ЩРНЦН ГЮАНКЕБЮМХЪ, НЯНАЕММН Б ДЕРЯЙХУ ЙНККЕЙРХБЮУ.
б ГЮБХЯХЛНЯРХ НР КНЙЮКХГЮЖХХ ОЮРНКНЦХВЕЯЙНЦН ОПНЖЕЯЯЮ, Ю ХМНЦДЮ Х НР НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМНЦН ПЕАЕМЙЮ, ПЮГКХВЮЧР МЕЯЙНКЭЙН ЙКХМХВЕЯЙХУ ПЮГМНБХДМНЯРЕИ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН.
оСГШПМНЕ (АСККЕГМНЕ) ХЛОЕРХЦН. оНЪБКЪЧРЯЪ Б ПЮГМНЛ ЙНКХВЕЯРБЕ, МЕПЕДЙН ЛМНФЕЯРБЕММШЕ, БЪКШЕ, Ю ХМНЦДЮ МЮОПЪФЕММШЕ ОСГШПХ БЕКХВХМНИ НР КЕЯМНЦН НПЕУЮ ДН ЪИЖЮ Х ДЮФЕ АНКЭЬЕ, МЮОНКМЕММШЕ ЯЕПНГМН-ЛСРМНБЮРШЛ ЯНДЕПФХЛШЛ Х НЙПСФЕММШЕ ПНГНБШЛ БЕМВХЙНЛ. оНЯКЕ ХУ БЯЙПШРХЪ НАПЮГСЧРЯЪ ЩПНГХХ, ОНЙПШРШЕ РНМЙХЛХ КХЯРНБХДМШЛХ ЙНПНВЙЮЛХ, БНЙПСЦ ЙНРНПШУ БХДМШ НЯРЮРЙХ ОНЙПШЬЙХ ОСГШПЪ. вЮЫЕ ОНПЮФЮЧРЯЪ МХФМХЕ ЙНМЕВМНЯРХ Х РШКЭМЮЪ ЯРНПНМЮ ЙХЯРЕИ, МН ХМНЦДЮ Х ДПСЦХЕ СВЮЯРЙХ ЙНФХ. аСККЕГМНЕ ХЛОЕРХЦН МЕНАУНДХЛН НРКХВЮРЭ НР ЦЕПОЕРХТНПЛМНЦН ДЕПЛЮРНГЮ Х ЧБЕМХКЭМНЦН ОЕЛТХЦНХДЮ. мН ОПХ МХУ ОСГШПХ ОНЪБКЪЧРЯЪ Б ОЮУНБН-АЕДПЕММШУ ЯЙКЮДЙЮУ Я УЮПЮЙРЕПМНИ ЯЙКНММНЯРЭЧ Й ЦПСООХПНБЙЕ. йПНЛЕ РНЦН, АСККЕГМНЕ ХЛОЕРХЦН АШЯРПН СЦЮЯЮЕР ОПХ МЮГМЮВЕМХХ ЮМРХАХНРХЙНБ.
ыЕКЕБХДМНЕ ХЛОЕРХЦН (СЦКНБНИ ЯРНЛЮРХР, ГЮЕДЮ). уЮПЮЙРЕПХГСЕРЯЪ ОНЪБКЕМХЕЛ АШЯРПН БЯЙПШБЮЧЫХУЯЪ ТКХЙРЕМ Я НАПЮГНБЮМХЕЛ МЕЦКСАНЙХУ ЫЕКЕБХДМШУ КХМЕИМШУ РПЕЫХМ Х ЩПНГХИ. оН ОЕПХТЕПХХ ХУ ГЮЛЕРЕМ МЕФМШИ АНПДЧП ЛЮЖЕПХПНБЮММНЦН ПНЦНБНЦН ЯКНЪ, ОПЕДЯРЮБКЪЧЫХИ ЯНАНИ НЯРЮРЙХ АШБЬЕЦН ОСГШПЪ. вЮЫЕ БЯЕЦН ОНПЮФЕМШ СЦКШ ПРЮ, ХМНЦДЮ МЮПСФМШЕ СЦКШ ЦКЮГМШУ ЫЕКЕИ„ НЯМНБЮМХЪ ЙПШКЭЕБ МНЯЮ. гЮАНКЕБЮМХЕ ЯНОПНБНФДЮЕРЯЪ АНКЭЧ, ГСДНЛ, ЯКЧМНРЕВЕМХЕЛ. бЯКЕДЯРБХЕ ОНЯРНЪММНИ РПЮБЛЮРХГЮЖХХ ЙНФХ СЦКНБ ПРЮ БН БПЕЛЪ ЕДШ, ЯКЧМНРЕВЕМХЪ, ОПХБШВЙХ НАКХГШБЮРЭ СЦКШ ПРЮ, МЮКХВХЪ ЙЮПХНГМШУ ГСАНБ, ЙНМЗЧМЙРХБХРЮ, ПХМХРЮ ЩРЮ ТНПЛЮ ХЛОЕРХЦН ХМНЦДЮ ОПХНАПЕРЮЕР ДКХРЕКЭМНЕ, УПНМХВЕЯЙНЕ РЕВЕМХЕ, НЯНАЕММН ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ Х ОПХ МЕДНЯРЮРНВМНЯРХ БХРЮЛХМНБ (ОПЕХЛСЫЕЯРБЕММН б2 Х б6). гЮАНКЕБЮМХЕ ЛНФЕР ХЛЕРЭ ЯЕЛЕИМШИ УЮПЮЙРЕП, ПЮЯОПНЯРПЮМЪЪЯЭ ВЕПЕГ ОНЯСДС, ОНКНРЕМЖЕ, ОПХ ОНЖЕКСЪУ.
мЕНАУНДХЛН НРКХВЮРЭ ГЮЕДШ НР ОНБЕПУМНЯРМНЦН ЙЮМДХДНГЮ СЦКНБ ПРЮ, ОПХ ЙНРНПНЛ РПЕЫХМШ АНКЕЕ ЦКСАНЙХЕ Х ВЮЯРН ХЛЕЧРЯЪ ДПСЦХЕ ХГЛЕМЕМХЪ, РХОХВМШЕ ДКЪ ЙЮМДХДНГЮ (ОЮПНМХУХХ, ЛНКНВМХЖЮ). ыЕКЕБХДМНЕ ХЛОЕРХЦН НРКХВЮЧР РЮЙФЕ НР ЩПНГХБМШУ ЯХТХКХРХВЕЯЙХУ ОЮОСК СЦКНБ ПРЮ. оНЯКЕДМХЕ НЙПСФЕМШ АНКЕЕ ХКХ ЛЕМЕЕ БШПЮФЕММШЛ ХМТХКЭРПЮРНЛ, АНПДЧПВХЙ ОНДПШРНЦН ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ НРЯСРЯРБСЕР, ХМТХКЭРПЮР ПЮЯОПНЯРПЮМЪЕРЯЪ Х МЮ ЯКХГХЯРШЕ НАНКНВЙХ, ВЕЦН МЕ АШБЮЕР ОПХ НАШВМШУ ГЮЕДЮУ; ЙПНЛЕ РНЦН, НАШВМН МЮУНДЪР ДПСЦХЕ ОПХГМЮЙХ ЯХТХКХЯЮ. оПХ ОНДНГПЕМХХ МЮ ЯХТХКХЯ МЕНАУНДХЛШ ХЯЯКЕДНБЮМХЪ РЙЮМЕБНИ ФХДЙНЯРХ МЮ АКЕДМСЧ РПЕОНМЕЛС Х ЙПНБХ МЮ ЯЕПНКНЦХВЕЯЙХЕ ПЕЮЙЖХХ.
щПХРЕЛЮРН-ЯЙБЮЛНГМЮЪ ЯРПЕОРНДЕПЛХЪ. оПХ ЩРНИ ЯСУНИ ПЮГМНБХДМНЯРХ ХЛОЕРХЦН МЮ ЙНФЕ КХЖЮ, ОПЕХЛСЫЕЯРБЕММН Б НАКЮЯРХ ЫЕЙ, МХФМЕИ ВЕКЧЯРХ, БНЙПСЦ ПРЮ Х ПЕДЙН - МЮ ЙНМЕВМНЯРЪУ Х РСКНБХЫЕ, ОНЪБКЪЧРЯЪ НБЮКЭМШЕ ХКХ НЙПСЦКШЕ ОЪРМХЯРШЕ НВЮЦХ. оНПЮФЕММЮЪ ЙНФЮ ПНГНБЮРН-ЙПЮЯМНЦН ХКХ АЕКНЦН ЖБЕРЮ, ОНЙПШРЮ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. оНЯКЕ НАКСВЕМХЪ СКЭРПЮТХНКЕРНБШЛХ КСВЮЛХ ОЪРМЮ НРЬЕКСЬХБЮЧРЯЪ, ЯРЮМНБЪЯЭ ЯБЕРКШЛХ, Ю ЙНФЮ БНЙПСЦ МХУ ОПХНАПЕРЮЕР АНКЕЕ РЕЛМСЧ НЙПЮЯЙС, ВРН ОПХДЮЕР НВЮЦЮЛ ОЕЯРПШИ БХД. с МЕЙНРНПШУ ДЕРЕИ ХЛЕЕРЯЪ МЕГМЮВХРЕКЭМШИ ГСД. вЮЯРН ЩРЮ ЯРПЕОРНДЕПЛХЪ ЯНВЕРЮЕРЯЪ ЯН ЫЕКЕБХДМШЛ ХЛОЕРХЦН, НЯНАЕММН Я ГЮЕДЮЛХ, Х Я ГЮСЬМНИ ЯРПЕОРНДЕПЛХЕИ. нАШВМН ГЮАНКЕБЮМХЕ НАМЮПСФХБЮЧР БЕЯМНИ ХКХ НЯЕМЭЧ. аНКЭМШУ ЯКЕДСЕР ХГНКХПНБЮРЭ НР ДПСЦХУ ДЕРЕИ БН ХГАЕФЮМХЕ ЩОХДЕЛХВЕЯЙНИ БЯОШЬЙХ ЯРПЕОРНДЕПЛХХ.
оНБЕПУМНЯРМШИ ОЮМЮПХЖХИ (РСПМХНКЭ) УЮПЮЙРЕПХГСЕРЯЪ ОНЪБКЕМХЕЛ БНЙПСЦ (tourne - НЙПСФМНЯРЭ) МНЦРЕБШУ ОКЮЯРХМНЙ НДМНЦН ХКХ МЕЯЙНКЭЙХУ ОЮКЭЖЕБ ПСЙ ТКХЙРЕМ, ПЮЯОНКНФЕММШУ МЮ БНЯОЮКЕММНЛ НЯМНБЮМХХ. тКХЙРЕМШ БМЮВЮКЕ ЯНДЕПФЮР ЯЕПНГМШИ, Ю ГЮРЕЛ ЦМНИМШИ ЩЙЯЯСДЮР, АШЯРПН БЯЙПШБЮЧРЯЪ, Х НАПЮГНБЮБЬЮЪЯЪ ЩПНГХЪ ОНДЙНБННАПЮГМН НЙПСФЮЕР МНЦРЕБНИ БЮКХЙ. оНПЮФЕММЮЪ ТЮКЮМЦЮ АНКХР, НРЕВМЮ, ХМНЦДЮ МНЦРЕБЮЪ ОКЮЯРХМЙЮ НРРНПЦЮЕРЯЪ. с МЕЙНРНПШУ ДЕРЕИ МЮПСЬЕМН НАЫЕЕ ЯНЯРНЪМХЕ: МЕДНЛНЦЮМХЕ, НГМНА Я ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ ДН 37,5-37,8°я, СБЕКХВЕМШ Х АНКЕГМЕММШ КНЙРЕБШЕ КХЛТЮРХВЕЯЙХЕ СГКШ. рСПМХНКЭ ВЮЯРН ЯНВЕРЮЕРЯЪ Я НАШВМНИ ТНПЛНИ ХЛОЕРХЦН.
хМРЕПРПХЦХМНГМЮЪ ЯРПЕОРНДЕПЛХЪ. мЮ ЯНОПХЙЮЯЮЧЫХУЯЪ ОНБЕПУМНЯРЪУ ЙПСОМШУ ЙНФМШУ ЯЙКЮДНЙ БНГМХЙЮЧР ТКХЙРЕМШ БЕКХВХМНИ ДН ГЕПМЮ ЦНПНУЮ, ЯКХБЮЧЫХЕЯЪ ЛЕФДС ЯНАНИ. оНЯКЕ БЯЙПШРХЪ ХУ НЯРЮЧРЯЪ ЩПНГХБМШЕ ЛНЙМСЫХЕ ОНБЕПУМНЯРХ ЙПЮЯМНЦН ХКХ ЪПЙН-ПНГНБНЦН ЖБЕРЮ Я ПЕГЙХЛХ ТЕЯРНМВЮРШЛХ ЦПЮМХЖЮЛХ Х АНПДЧПНЛ НРЯКЮХБЮЧЫЕЦНЯЪ ЩОХДЕПЛХЯЮ. оН ОЕПХТЕПХХ НВЮЦНБ ЛНФМН БХДЕРЭ НРЯЕБШ ОХНЙНЙЙНБШУ ЩКЕЛЕМРНБ. мЮХАНКЕЕ ВЮЯРН С ДЕРЕИ ОНПЮФЕМШ ГЮСЬМШЕ ЯЙКЮДЙХ, ЦДЕ БХДМШ ЦХОЕПЕЛХЪ, ЛНЙМСРХЕ Х КХМЕИМШЕ АНКЕГМЕММШЕ РПЕЫХМШ. оНЯКЕ СЦЮЯЮМХЪ НЯРПНБНЯОЮКХРЕКЭМШУ ЪБКЕМХИ ОНЪБКЪЕРЯЪ НРПСАЕБХДМНЕ ЬЕКСЬЕМХЕ ХКХ ХМНЦДЮ ЯЙНОКЕМХЕ ФЕКРНБЮРН-АСПШУ ЙНПНВЕЙ. щРЮ ТНПЛЮ ЯРПЕОРНДЕПЛХХ ДНБНКЭМН ВЮЯРН БЯРПЕВЮЕРЯЪ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ЩЙГЕЛНИ ХКХ МЕИПНДЕПЛХРНЛ РХОЮ ОПСПХЦН аЕМЭЕ, Х ОПХ ДКХРЕКЭМНЛ ЯСЫЕЯРБНБЮМХХ НЯКНФМЪЕР ХУ РЕВЕМХЕ. хМРЕПРПХЦХМНГМЮЪ ЯРПЕОРНДЕПЛХЪ ВЮЫЕ БНГМХЙЮЕР С ДЕРЕИ Я ОЮПЮРПНТХЕИ, ОНБШЬЕММНИ ОНРКХБНЯРЭЧ, ХГАШРНВМНИ ЛЮЯЯНИ РЕКЮ, ЯЮУЮПМШЛ ДХЮАЕРНЛ. мЕНАУНДХЛН ОПНБНДХРЭ ДХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ Я ЙЮМДХДНГНЛ ЯЙКЮДНЙ, ОПХ ЙНРНПНЛ Б НВЮЦЮУ ОНПЮФЕМХЪ Х Б НРЯЕБМШУ ЩКЕЛЕМРЮУ НАМЮПСФХБЮЧР Candida Х ВЮЯРН МЮУНДЪР ДПСЦХЕ ОПНЪБКЕМХЪ ЙЮМДХДНГЮ.
оЮОСКН-ЩПНГХБМСЧ ЯРПЕОРНДЕПЛХЧ (ЯХТХКНОНДНАМНЕ ОЮОСКЕГМНЕ ХЛОЕРХЦН) МЮГШБЮЧР РЮЙФЕ ОЕКЕМНВМШЛ ДЕПЛЮРХРНЛ. мЮАКЧДЮЕРЯЪ С ДЕРЕИ ЦПСДМНЦН БНГПЮЯРЮ, ВЮЯРН Б ОЕПХНДЕ МНБНПНФДЕММНЯРХ. оПЕДПЮЯОНКЮЦЮЧЫХЛ ТЮЙРНПНЛ ЕЦН ПЮГБХРХЪ ЪБКЪЕРЯЪ ПЮГДПЮФЮЧЫЕЕ ДЕИЯРБХЕ ЮЛЛХЮЙЮ, НАПЮГСЧЫЕЦНЯЪ Б ЯЛНВЕММШУ ЛНВНИ Х ЙЮКНЛ ОЕКЕМЙЮУ. щРН ХЛЕЕР НЯНАНЕ ГМЮВЕМХЕ ОПХ ЮЖХДНГЕ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ПЮУХРНЛ (Б ЛНВЕ СБЕКХВХБЮЕРЯЪ ЯНДЕПФЮМХЕ ЮЛЛХЮЙЮ), Ю РЮЙФЕ С ДЕРЕИ, БЯЙЮПЛКХБЮЕЛШУ ЙНПНБЭХЛ ЛНКНЙНЛ (ХЯОПЮФМЕМХЪ ХЛЕЧР ЫЕКНВМСЧ ПЕЮЙЖХЧ, Ю АЮЙРЕПХХ, БШПЮАЮРШБЮЧЫХЕ ЮЛЛХЮЙ, ПЮГБХБЮЧРЯЪ ХЛЕММН Б ЫЕКНВМНИ ЯПЕДЕ РНКЯРНИ ЙХЬЙХ). щРНР ДЕПЛЮРНГ МЮ НЯМНБЮМХХ ЙКХМХВЕЯЙНИ ЙЮПРХМШ, РЕВЕМХЪ Х ПЕГСКЭРЮРНБ АЮЙРЕПХНКНЦХВЕЯЙХУ ХЯЯКЕДНБЮМХИ НРМНЯЪР Й ПЮГМНБХДМНЯРЪЛ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН. лЕФДС РЕЛ, ОН МЮЬХЛ ДЮММШЛ, ХГ НВЮЦНБ ОНПЮФЕМХЪ БШЯЕБЮЧР Х ОЮРНЦЕММШЕ ЯРЮТХКНЙНЙЙХ.
уЮПЮЙРЕПМН ЯБНЕНАПЮГМНЕ ОНПЮФЕМХЕ ЙНФХ ЪЦНДХЖ, БМСРПЕММЕИ Х ГЮДМЕИ ОНБЕПУМНЯРХ АЕДЕП, ОПНЛЕФМНЯРХ, ЦЕМХРЮКХИ Б БХДЕ ЯКЕЦЙЮ ОКНРМНБЮРШУ МЮ НЫСОЭ ОЮОСК ЯХМЧЬМН-ЙПЮЯМНЦН ЖБЕРЮ ПЮГЛЕПНЛ Я ЦНПНЬХМС. мЮ ОНБЕПУМНЯРХ ХУ БНГМХЙЮЧР ТКХЙРЕМШ, ЙНРНПШЕ АШЯРПН БЯЙПШБЮЧРЯЪ Я НАПЮГНБЮМХЕЛ ЩПНГХИ Х ЙНПНВЕЙ. рХОХВМШ ПЮЯОПНЯРПЮМЕМХЕ ЯШОХ ОН ОЕПХТЕПХХ Х НЯРПНБНЯОЮКХРЕКЭМШЕ ЪБКЕМХЪ БНЙПСЦ ОЮОСК.
б МЮВЮКЕ ЯБНЕЦН ПЮГБХРХЪ ЩКЕЛЕМРШ ЯШОХ МЮОНЛХМЮЧР ЯХТХКХРХВЕЯЙХЕ ОЮОСКШ, МН НРКХВЮЧРЯЪ НР МХУ НРЯСРЯРБХЕЛ БШЯШОЮМХИ МЮ ЯКХГХЯРШУ НАНКНВЙЮУ Х ДПСЦХУ ХГЛЕМЕМХИ, УЮПЮЙРЕПМШУ ДКЪ ЯХТХКХЯЮ, АШЯРПШЛ ЩПНГХПНБЮМХЕЛ ОЮОСК Х МЮКХВХЕЛ ОН ХУ ОЕПХТЕПХХ НАНДЙЮ НРЯКНХБЬЕЦНЯЪ ПНЦНБНЦН ЯКНЪ. пЕЬЮЧР, НДМЮЙН, ПЕГСКЭРЮРШ ХЯЯКЕДНБЮМХЪ НВЮЦНБ ОНПЮФЕМХЪ МЮ АКЕДМСЧ РПЕОНМЕЛС Х ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ ЙПНБХ. оПХ ОПЮБХКЭМНЛ СУНДЕ Х ПЮЖХНМЮКЭМНИ МЮПСФМНИ ДЕГХМТХЖХПСЧЫЕИ РЕПЮОХХ ГЮАНКЕБЮМХЕ АШЯРПН ОПНУНДХР.
бСКЭЦЮПМЮЪ ЩЙРХЛЮ ЪБКЪЕРЯЪ ЪГБЕММНИ ТНПЛНИ ЯРПЕОРНДЕПЛХХ, МН ОПХ ЛХЙПНАХНКНЦХВЕЯЙХУ ХЯЯКЕДНБЮМХЪУ ХМНЦДЮ НАМЮПСФХБЮЧР ЯЛЕЬЮММСЧ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБСЧ ТКНПС. гЮАНКЕБЮМХЧ ЯОНЯНАЯРБСЕР ЯМХФЕМХЕ НАЫЕИ ПЕЮЙРХБМНЯРХ НПЦЮМХГЛЮ ПЕАЕМЙЮ БЯКЕДЯРБХЕ ОЕПЕМЕЯЕММШУ ХМТЕЙЖХНММШУ (ЙНПЭ, БЕРПЪМЮЪ НЯОЮ, ЙНЙКЧЬ, ЙХЬЕВМШЕ ХМТЕЙЖХХ) Х ДПСЦХУ РЪФЕКШУ НАЫХУ ГЮАНКЕБЮМХИ (АНКЕГМХ ЙПНБХ, МЮПСЬЕМХЪ НАЛЕМЮ БЕЫЕЯРБ, ЯЮУЮПМШИ ДХЮАЕР, ЦХОНБХРЮЛХМНГШ, ПЮЯЯРПНИЯРБЮ ОХРЮМХЪ). хЦПЮЧР ПНКЭ МЕДНЯРЮРНВМШИ ЦХЦХЕМХВЕЯЙХИ СУНД ГЮ ЙНФЕИ, ОНБПЕФДЕМХЕ, ГЮЦПЪГМЕМХЕ, ХМТХЖХПНБЮМХЕ ЕЕ ОПХ ПЮЯВЕЯЮУ (СЙСЯШ МЮЯЕЙНЛШУ Х ЯХКЭМН ГСДЪЫХЕ ДЕПЛЮРНГШ).
яХЛОРНЛШ. вЮЫЕ БЯЕЦН БШЯШОЮМХЪ Б ЙНКХВЕЯРБЕ 1-2, Ю ХМНЦДЮ ДН 10-15 Х АНКЕЕ МЮВХМЮЧРЯЪ МЮ МХФМХУ ЙНМЕВМНЯРЪУ, ЪЦНДХЖЮУ, ПЕФЕ МЮ РСКНБХЫЕ Х БЕПУМХУ═ ЙНМЕВМНЯРЪУ. бМЮВЮКЕ БНГМХЙЮЧР ТКХЙРЕМШ, ОСЯРСКШ ХКХ НЦПЮМХВЕММШИ АНКЕГМЕММШИ ХМТХКЭРПЮР. гЮРЕЛ НАПЮГСЕРЯЪ ФЕКРНБЮРН-АСПЮЪ ЙНПЙЮ, ОНД ЙНРНПНИ ХЛЕЕРЯЪ ЪГБЮ, ДНЯРХЦЮЧЫЮЪ ХМНЦДЮ ОНДЙНФМНИ ЙКЕРВЮРЙХ (ОПХ ЩЙРХЛЕ ОНД ЩОХДЕПЛХЯНЛ ПЮЯОНКНФЕМ ОСГШПЭ, Ю БНЯОЮКХРЕКЭМШИ ОПНЖЕЯЯ Б ДЕПЛЕ ГЮЙЮМВХБЮЕРЯЪ ПЮЯОЮДНЛ). ъГБЮ ЛЮКНАНКЕГМЕММЮ, ХЛЕЕР НБЮКЭМСЧ ХКХ ЙПСЦКСЧ ТНПЛС, ЛЪЦЙХЕ ЦХОЕПЕЛХПНБЮММШЕ, МЕЯЙНКЭЙН НРЕВМШЕ ЙПЮЪ, ЙПНБНРНВЮЫЕЕ ДМН Х ЯКХГХЯРН-ЦМНИМНЕ НРДЕКЪЕЛНЕ.
гЮАНКЕБЮМХЕ ОПНРЕЙЮЕР РНПОХДМН. б РЕВЕМХЕ МЕЯЙНКЭЙХУ МЕДЕКЭ ЪГБШ НВХЫЮЧРЯЪ НР ЦМНЪ Х ГЮФХБЮЧР ОНБЕПУМНЯРМШЛ, Ю ХМНЦДЮ Х АНКЕЕ ЦКСАНЙХЛ ПСАЖНЛ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ. оПХ ХЛОЕРХЦН РЕВЕМХЕ АНКЕЕ НЯРПНЕ, ЪГБШ Х ПСАЖШ МЕ НАПЮГСЧРЯЪ. тСПСМЙСК НРКХВЮЕРЯЪ БШПЮФЕММНИ АНКЕГМЕММНЯРЭЧ, ОНЯКЕ БЯЙПШРХЪ ХМТХКЭРПЮРЮ НРУНДХР ЯРЕПФЕМЭ. оПХ ЙНККХЙБЮРХБМНЛ РСАЕПЙСКЕГЕ РЕВЕМХЕ АНКЕЕ БЪКНЕ, МЕР НЯРПНБНЯОЮКХРЕКЭМШУ ЪБКЕМХИ Х ОСЯРСК, ПСАЖШ ХЛЕЧР ЯНЯНВЙНБШИ, ЛНЯРНБХДМШИ УЮПЮЙРЕП, ПЕГСКЭРЮРШ ОПНА Я РСАЕПЙСКХМНЛ ОНКНФХРЕКЭМШЕ. с ЯХТХКХРХВЕЯЙНИ ЩЙРХЛШ АНКЕЕ ОКНРМШЕ ЙПЮЪ, ОН ОЕПХТЕПХХ НРЯСРЯРБСЕР НАНДНЙ НРЯКНХБЬЕЦНЯЪ ПНЦНБНЦН ЯКНЪ, ХЛЕЧРЯЪ ДПСЦХЕ ОПХГМЮЙХ, УЮПЮЙРЕПМШЕ ДКЪ ЯХТХКХЯЮ, ПЕГСКЭРЮРШ ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ ЙПНБХ ОНКНФХРЕКЭМШЕ.
с ДЕРЕИ ОЕПБШУ ДБСУ КЕР ФХГМХ, ПЕГЙН НЯКЮАКЕММШУ Х ХЯРНЫЕММШУ БЯКЕДЯРБХЕ ОЕПЕМЕЯЕММШУ ХМТЕЙЖХНММШУ Х НАЫХУ ГЮАНКЕБЮМХИ, ЛНФЕР БНГМХЙМСРЭ ЯБНЕНАПЮГМЮЪ ТНПЛЮ ЩЙРХЛШ, РЮЙ МЮГШБЮЕЛЮЪ ЯБЕПКЪЫЮЪ, ХКХ ОПНАНДЮЧЫЮЪ, ОПНМХГШБЮЧЫЮЪ ЩЙРХЛЮ. б ПЮГБХРХХ ОНЯКЕДМЕИ БЮФМНЕ ГМЮВЕМХЕ ХЛЕЕР ХМТЕЙЖХЪ ЙХЬЕВМНИ Х ЯХМЕЦМНИМНИ ОЮКНВЙЮЛХ. щРЮ БЕЯЭЛЮ РЪФЕКЮЪ ПЮГМНБХДМНЯРЭ ЯНОПНБНФДЮЕРЯЪ МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, ОНБШЬЕММНИ РЕЛОЕПЮРСПНИ, СБЕКХВЕМХЕЛ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ. ъГБШ МЕАНКЭЬХЕ, БЕКХВХМНИ НР ЦНПНЬХМШ ДН КЕЯМНЦН НПЕУЮ, ЦКСАНЙН БМЕДПЪЧРЯЪ Б ДЕПЛС, Ю ХМНЦДЮ Б ОНДЙНФМСЧ ФХПНБСЧ ЙКЕРВЮРЙС, ПЕГЙН АНКЕГМЕММШ, ДМН ХУ ОНЙПШРН ЯКХГХЯРН-ЦМНИМШЛ, ХМНЦДЮ ЙПНБЪМХЯРШЛ НРДЕКЪЕЛШЛ. оПНЦМНГ ГЮАНКЕБЮМХЪ, Б ОПНЬКНЛ ЯНЛМХРЕКЭМШИ, Б МЮЯРНЪЫЕЕ БПЕЛЪ ГМЮВХРЕКЭМН СКСВЬХКЯЪ Б ЯБЪГХ Я ХЯОНКЭГНБЮМХЕЛ ЮМРХАХНРХЙНБ Х ПЮГКХВМШУ ЛЕРНДНБ МЕЯОЕЖХТХВЕЯЙНИ РЕПЮОХХ.
пНФЮ - НЯРПНЕ ПЕЖХДХБХПСЧЫЕЕ ХМТЕЙЖХНММНЕ ГЮАНКЕБЮМХЕ ЙНФХ Х ОНДЙНФМНИ ЙКЕРВЮРЙХ, БШГШБЮЕЛНЕ ЯРПЕОРНЙНЙЙНЛ. хМЙСАЮЖХНММШИ ОЕПХНД НР МЕЯЙНКЭЙХУ ВЮЯНБ ДН ДБСУ ДМЕИ. б ДЕРЯЙНЛ БНГПЮЯРЕ ГЮАНКЕБЮМХЕ ОПНРЕЙЮЕР РЪФЕКН, НЯНАЕММН С МНБНПНФДЕММШУ Х ДЕРЕИ ОЕПБШУ 3 ЛЕЯЪЖЕБ ФХГМХ. бУНДМШЛХ БНПНРЮЛХ ДКЪ ХМТЕЙЖХХ С МНБНПНФДЕММШУ ОНВРХ БЯЕЦДЮ ЯКСФХР ОСОНВМЮЪ ПЮМЙЮ, ПЕФЕ НАКЮЯРЭ ЦЕМХРЮКХИ Х НЙПСФМНЯРХ ЮМЮКЭМНЦН НРБЕПЯРХЪ. нДМЮЙН ЯРПЕОРНЙНЙЙ ЛНФЕР ОПНМХЙМСРЭ Б ЙНФС Х ЦЕЛЮРНЦЕММШЛ ОСРЕЛ ХГ НВЮЦЮ ХМТЕЙЖХХ МЮ ЙНФЕ ХКХ, ПЕФЕ, ХГ ЯКХГХЯРШУ НАНКНВЕЙ ПНРНБНИ ОНКНЯРХ Х МНЯЮ. гЮАНКЕБЮМХЧ ЯОНЯНАЯРБСЕР ЙНМРЮЙР ПЕАЕМЙЮ Я БПЮВЮЛХ, ЛЕДХЖХМЯЙХЛХ ЯЕЯРПЮЛХ, ЮЙСЬЕПЙЮЛХ, ЛЮРЕПЪЛХ, ЯРПЮДЮЧЫХЛХ ЯРПЕОРНЙЙНБШЛХ ГЮАНКЕБЮМХЪЛХ, Б РНЛ ВХЯКЕ ЮМЦХМЮЛХ.
пНФХЯРНЕ БНЯОЮКЕМХЕ С МНБНПНФДЕММШУ ПЮГБХБЮЕРЯЪ НЯРПН. б НАКЮЯРХ ОСОЙЮ ОНЪБКЪЕРЯЪ ПНГНБН-ЙПЮЯМНЕ ОЪРМН Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, ОКНРМНЕ Х РЕОКНЕ МЮ НЫСОЭ. нВЕМЭ АШЯРПН БНЯОЮКХРЕКЭМШЕ ЪБКЕМХЪ ПЮЯОПНЯРПЮМЪЧРЯЪ МЮ МХФМЧЧ ВЮЯРЭ ФХБНРЮ, НАКЮЯРЭ ЦЕМХРЮКХИ, МХФМХЕ ЙНМЕВМНЯРХ, ГЮРЕЛ МЮ ЦПСДЭ, ЯОХМС, ПЕФЕ МЮ КХЖН. уЮПЮЙРЕПМЮ МЕСДЕПФХЛЮЪ ЯЙКНММНЯРЭ Й ЛХЦПЮЖХХ, Х ОНЩРНЛС ЦНБНПЪР Н «АПНДЪВЕИ», ХКХ «ОСРЕЬЕЯРБСЧЫЕИ», ПНФЕ. б НРКХВХЕ НР ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ Х БГПНЯКШУ С МНБНПНФДЕММШУ, НЯНАЕММН Б ОЕПБШЕ 2 МЕДЕКХ ФХГМХ, ЙПЮЯМНРЮ Б НВЮЦЮУ ПНФХ НАШВМН ЛЕМЕЕ БШПЮФЕМЮ (ХГ-ГЮ МЮКХВХЪ ТХГХНКНЦХВЕЯЙНИ ЩПХРЕЛШ), МН АНКЕЕ ГЮЛЕРМШ БНЯОЮКХРЕКЭМШИ НРЕЙ Х ХМТХКЭРПЮЖХЪ ДЕПЛШ Х ОНДЙНФМНИ ЙКЕРВЮРЙХ.
гЮАНКЕБЮМХЕ БЯЕЦДЮ ОПНРЕЙЮЕР Я МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, НДМЮЙН Б ЯЮЛНЛ МЮВЮКЕ АНКЕГМХ РЕЛОЕПЮРСПЮ ЛНФЕР АШРЭ МНПЛЮКЭМНИ ХКХ ЯСАТЕАПХКЭМНИ (ДН 37,1-37,3°я), Ю С МЕДНМНЬЕММШУ ДЕРЕИ Я ЪБКЕМХЪЛХ ЦХОНРПНТХХ ДЮФЕ ЛНФЕР ПЮГБХРЭЯЪ ЦХОНРЕПЛХЪ. с ЙПЕОЙХУ ФЕ МНБНПНФДЕММШУ, Я УНПНЬХЛ ОХРЮМХЕЛ, РЕЛОЕПЮРСПЮ ЯПЮГС ОНБШЬЮЕРЯЪ ДН 39-40°я. оНЪБКЪЕРЯЪ Х МЮПЮЯРЮЕР ХМРНЙЯХЙЮЖХЪ, ПЕАЕМНЙ ЯРЮМНБХРЯЪ БЪКШЛ, ЯНМКХБШЛ, НРЙЮГШБЮЕРЯЪ НР ЦПСДХ, С МЕЦН БНГМХЙЮЧР ВЮЯРШЕ ЯПШЦХБЮМХЪ, ПБНРШ, РЮУХЙЮПДХЪ. пЮГБХБЮЧРЯЪ ЪБКЕМХЪ МЕТПНГН-МЕТПХРЮ Х РЮЙХЕ ЯЕОРХВЕЯЙХЕ НЯКНФМЕМХЪ, ЙЮЙ ЦМНИМШИ НРХР, АПНМУНОМЕБЛНМХЪ, ОЕПХРНМХР, ЦЕОЮРХР, ЛЕМХМЦХР (ОПХ ПНФЕ КХЖЮ).
хМНЦДЮ РЕВЕМХЕ ГЮАНКЕБЮМХЪ НЯНАЕММН РЪФЕКНЕ - БКЮФМНЕ ЦЮМЦПЕМНГМНЕ ПНФХЯРНЕ БНЯОЮКЕМХЕ МЮ СВЮЯРЙЮУ Я ПШУКНИ ОНДЙНФМНИ ФХПНБНИ ЙКЕРВЮРЙНИ (ОНКНБНИ ВКЕМ, ЛНЬНМЙЮ, АНКЭЬХЕ ОНКНБШЕ ЦСАШ, БЕЙХ), ЦДЕ БНГМХЙЮЧР ОСГШПХ Х ОНДЙНФМШЕ ЮАЯЖЕЯЯШ МЮ АЮЦПНБН-ЙПЮЯМНЛ ХКХ ЯХМЧЬМН-РЕЛМНЛ ТНМЕ Я ОНЯКЕДСЧЫХЛ ПЮЯОЮДНЛ ЦКСАФЕКЕФЮЫХУ РЙЮМЕИ. цЮМЦПЕМНГМНЕ ПНФХЯРНЕ БНЯОЮКЕМХЕ НАСЯКНБКХБЮЕР БРНПХВМНЕ ХМТХЖХПНБЮМХЕ (ЯХЛАХНГ бЕМЯЮМЮ, ЯХМЕЦМНИМЮЪ ОЮКНВЙЮ). нВЕМЭ ПЕДЙН ПНФЮ ЛНФЕР ОНПЮФЮРЭ ЯКХГХЯРШЕ НАНКНВЙХ Х ОПХБЕЯРХ Й НРЕЙС ЦНПРЮМХ. с ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ РЕВЕМХЕ МЕЯЙНКЭЙН КЕЦВЕ, УНРЪ РЮЙФЕ НАЫЕЕ ЯНЯРНЪМХЕ ПЕГЙН МЮПСЬЕМН. с ПЪДЮ ДЕРЕИ Б МЮВЮКЕ АНКЕГМХ КХУНПЮДЙС (РЕЛОЕПЮРСПЮ ДН 39-40°я) ЯНОПНБНФДЮЧР АПЕД Х ЙНЛЮРНГМНЕ ЯНЯРНЪМХЕ.
оПХ ПНФЕ НЦПЮМХВЕММЮЪ, АНКЕГМЕММЮЪ, НРЕВМЮЪ ЙПЮЯМНРЮ ПЮЯОПНЯРПЮМЪЕРЯЪ МЮ ЯНЯЕДМХЕ СВЮЯРЙХ ЙНФХ Б БХДЕ «ЪГШЙНБ ОКЮЛЕМХ». оНЯРЕОЕММН Б ЖЕМРПЕ ОПНЖЕЯЯ СЦЮЯЮЕР, МН ПЮЯОНКГЮЕРЯЪ ОН ОЕПХТЕПХХ, Ю ГЮРЕЛ ЩПХРЕЛЮ АКЕДМЕЕР, МЮВХМЮЕРЯЪ ЬЕКСЬЕМХЕ Х МЮЯРСОЮЕР БШГДНПНБКЕМХЕ. йПНЛЕ ЩПХРЕЛЮРНГМНИ, АШБЮЧР БЕГХЙСКЕГМШЕ Х АСККЕГМШЕ ТНПЛШ ПНФХ Я НАПЮГНБЮМХЕЛ МЮ ЩПХРЕЛЮРНГМН-НРЕВМНЛ ТНМЕ ОСГШПЭЙНБ Х ОСГШПЕИ. оПХ ЦЮМЦПЕМНГМНИ ТНПЛЕ (ВЮЯРН ОПХ ЯЮУЮПМНЛ ДХЮАЕРЕ) ОПНЦМНГ МЕАКЮЦНОПХЪРМШИ. тКЕЦЛНМНГМЮЪ ПНФЮ Я НАПЮГНБЮМХЕЛ ЮАЯЖЕЯЯНБ Х ТКЕЦЛНМ ВЮЫЕ КНЙЮКХГСЕРЯЪ МЮ КХЖЕ. яКЕДСЕР ОНЛМХРЭ Н БНГЛНФМНЯРХ НЯКНФМЕМХИ С ДЕРЕИ Б БХДЕ ЯЕПДЕВМН-ЯНЯСДХЯРНИ МЕДНЯРЮРНВМНЯРХ, ОНПЮФЕМХЪ ОНВЕЙ, КЕЦЙХУ, ГПХРЕКЭМНЦН МЕПБЮ, БЕМНГМШУ РПНЛАНГНБ ТКЕЦЛНМ Б НАКЮЯРХ ЦКЮГМХЖ, БШОЮДЕМХЪ БНКНЯ НЯНАЕММН ОПХ КНЙЮКХГЮЖХХ ПНФХ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ.
пНФХЯРНЕ БНЯОЮКЕМХЕ ВЮЯРН ПЕЖХДХБХПСЕР. оНЩРНЛС ДКЪ ОПНТХКЮЙРХЙХ ПЕЖХДХБНБ МЕНАУНДХЛН СЯРПЮМЪРЭ РЮЙХЕ ОПЕДПЮЯОНКЮЦЮЧЫХЕ ТЮЙРНПШ, ЙЮЙ УПНМХВЕЯЙХЕ МЮЦМНХРЕКЭМШЕ ОПНЖЕЯЯШ, ПЮЯВЕЯШ, РПЕЫХМШ МЮ ЙНФЕ, ПЮГКХВМШЕ РПЮБЛШ Х Р. Д. оПНЦМНГ С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ НАШВМН УНПНЬХИ ОПХ ЯБНЕБПЕЛЕММНИ ДХЮЦМНЯРХЙЕ Х ПЮЖХНМЮКЭМНЛ КЕВЕМХХ ЮМРХАХНРХЙЮЛХ. с МНБНПНФДЕММШУ Х ЛЮКЕМЭЙХУ ДЕРЕИ Б ОПНЬКШЕ ЦНДШ ХЯУНД АШК БЯЕЦДЮ НВЕМЭ РЪФЕКШЛ, С АНКЭЬХМЯРБЮ ВЕПЕГ МЕЯЙНКЭЙН ДМЕИ МЮЯРСОЮК КЕРЮКЭМШИ ХЯУНД, МН Б МЮЯРНЪЫЕЕ БПЕЛЪ ЯНБПЕЛЕММШЕ ЛЕРНДШ РЕПЮОХХ ГМЮВХРЕКЭМН СКСВЬХКХ ОПНЦМНГ.
кЕВЕМХЕ ЯРПЕОРНДЕПЛХИ. оПХ БШПЮФЕММНЛ МЮПСЬЕМХХ НАЫЕЦН ЯНЯРНЪМХЪ, ЯНОПНБНФДЮЧЫЕЛЯЪ БШЯНЙНИ РЕЛОЕПЮРСПНИ, КЕИЙНЖХРНГНЛ, СБЕКХВЕМХЕЛ янщ, КХЛТЮМЦХРНЛ, КХЛТЮДЕМХРНЛ, АНКЭМШЛ Я ПЮЯОПНЯРПЮМЕММШЛ, РНПОХДМН РЕЙСЫХЛ ХЛОЕРХЦН, ОНБЕПУМНЯРМШЛ ОЮМЮПХЖХЕЛ, ЩЙРХЛНИ, ПНФЕИ МЕНАУНДХЛН ОПХЛЕМЪРЭ ЮМРХАХНРХЙХ Я СВЕРНЛ ПЕГСКЭРЮРНБ ЮМРХАХНРХЙНЦПЮЛЛШ. нДМЮЙН ЕЫЕ ДН ОНКСВЕМХЪ ПЕГСКЭРЮРНБ АЮЙРЕПХНКНЦХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ ББХДС ВЮЯРНИ ПЕГХЯРЕМРМНЯРХ ЯРПЕОРНЙНЙЙНБ Й ПЪДС ЮМРХАХНРХЙНБ ЖЕКЕЯННАПЮГМН ЯПЮГС ФЕ МЮГМЮВЮРЭ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ ХКХ ЮМРХАХНРХЙХ ПЕГЕПБЮ (КХМЙНЛХЖХМ, ЖЕОНПХМ, ЦЕМРЮЛХЖХМЮ ЯСКЭТЮР, ТСГХДХМ-МЮРПХИ Х ДП.). нДМНБПЕЛЕММН МЮГМЮВЮЧР ХМЗЕЙЖХХ ЦЮЛЛЮ-ЦКНАСКХМЮ ХКХ ОНКХЦКНАСКХМЮ, БХРЮЛХМШ ю, я, ЦПСООШ б. оПХ ЩЙРХЛЮУ, НЯНАЕММН ОПНАНДЮЧЫХУ, Ю РЮЙФЕ ОПХ ПНФХЯРНЛ БНЯОЮКЕМХХ ОПХЛЕМЪЧР (ОН ОНЙЮГЮМХЪЛ) РПЮМЯТСГХХ ЙПНБХ, ОКЮГЛШ, БКХБЮМХЪ ЮКЭАСЛХМЮ, ЯЕПДЕВМШЕ ЯПЕДЯРБЮ, СКЭРПЮТХНКЕРНБШЕ НАКСВЕМХЪ. мЕНАУНДХЛН НЦПЮМХВХБЮРЭ Б ОХЫЕ СЦКЕБНДШ, РЮЙ ЙЮЙ ХУ ХГАШРНЙ ЯОНЯНАЯРБСЕР ПНЯРС ЙНЙЙНБНИ ТКНПШ.
мЮПСФМНЕ КЕВЕМХЕ. оПХ НАШВМШУ ТНПЛЮУ ХЛОЕРХЦН ОСГШПХ Х ОСЯРСКШ БЯЙПШБЮЧР Я ОНЯКЕДСЧЫХЛ ЯЛЮГШБЮМХЕЛ 2-3 ПЮГЮ Б ДЕМЭ 2% ПЮЯРБНПНЛ ЛЕРХКЕМНБНЦН ЯХМЕЦН ХКХ АПХККХЮМРНБНЦН ГЕКЕМНЦН МЮ 40-70 % ЯОХПРЕ (ОПХ КНЙЮКХГЮЖХХ ХЛОЕРХЦН Б НАКЮЯРХ ЯЙКЮДНЙ ХГ-ГЮ ПЮГДПЮФЮЧЫЕЦН БКХЪМХЪ ЯОХПРЮ КСВЬЕ ОНКЭГНБЮРЭЯЪ 2% БНДМШЛ ПЮЯРБНПНЛ ЩРХУ ЙПЮЯНЙ). мЮЯКНЕМХЪ ЙНПНЙ Б НАКЮЯРХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ СДЮКЪЧР 2 % ЯЮКХЖХКНБШЛ БЮГЕКХМНЛ, Ю МЮ ДПСЦХУ СВЮЯРЙЮУ ЙНФХ ОПХЛЕМЪЧР 2 % АЕКСЧ ХКХ ФЕКРСЧ ПРСРМСЧ ЛЮГЭ Б ЯНВЕРЮМХХ Я АНПМНИ ЙХЯКНРНИ (2-3%) Х ПЕГНПЖХМНЛ (1 %), Ю РЮЙФЕ 5-10% МЮТРЮКЮМНБСЧ ОЮЯРС. хМНЦДЮ ЩТТЕЙРХБМЮ 2-3 % ЛЮГЭ Я АПХККХЮМРНБШЛ ГЕКЕМШЛ ХКХ ЛЕРХКЕМНБШЛ ЯХМХЛ. мЕ ЯКЕДСЕР МЮГМЮВЮРЭ ЛЮГХ, ЯНДЕПФЮЫХЕ ЮМРХАХНРХЙХ Х ЯСКЭТЮМХКЮЛХДШ, РЮЙ ЙЮЙ ХУ МЮПСФМНЕ ОПХЛЕМЕМХЕ ЛНФЕР ОПХБЕЯРХ Й ЮККЕПЦХВЕЯЙНЛС ДЕПЛЮРХРС. рЮЙФЕ МЕФЕКЮРЕКЭМШ ЛЮГХ Я ЙНПРХЙНЯРЕПНХДМШЛХ ЦНПЛНМЮЛХ Б ЯНВЕРЮМХХ Я ЮМРХАХНРХЙЮЛХ (ЦХНЙЯХГНМ). бЮГЕКХМ ЛНФЕР БШГБЮРЭ ПЮГДПЮФЕМХЕ ЙНФХ, ОНЩРНЛС ОПЕДОНВРХРЕКЭМЮ ЛЮГЕБЮЪ НЯМНБЮ Б БХДЕ КЮМНКХМЮ (50%), ОЕПЯХЙНБНЦН ЛЮЯКЮ Х БНДШ (ОН 25%).
оПХ ОЮОСКН-ЩПНГХБМНИ ЯРПЕОРНДЕПЛХХ МЕНАУНДХЛШ УНПНЬХИ СУНД ГЮ ПЕАЕМЙНЛ Х ОПЮБХКЭМНЕ ОЕКЕМЮМХЕ. мЮПСФМН ОПХЛЕМЪЧР 1-2 % БНДМШЕ ПЮЯРБНПШ ХКХ ЛЮГХ Я АПХККХЮМРНБШЛ ГЕКЕМШЛ, ЛЕРХКЕМНБШЛ ЯХМХЛ, ОПХ МЮЯКНЕМХХ ЙНПНЙ - МЮТРЮКЮМНБСЧ ЛЮГЭ (2-3%). оПХ ГЮСЬМНИ ЯРПЕОРНДЕПЛХХ ОНЙЮГЮМЮ 5% ЯЕПМЮЪ ЛЮГЭ, РПЕЫХМШ ЯХЯРЕЛЮРХВЕЯЙХ, Б РЕВЕМХЕ 2-3 МЕДЕКЭ, НАПЮАЮРШБЮЧР 2 % ПЮЯРБНПНЛ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. гЮЕДШ ЯЛЮГШБЮЧР 1-2 % БНДМШЛ, Ю ВЕПЕГ 5-7 ДМЕИ ЯОХПРНБШЛ (МЮ 70 % ЯОХПРЕ), ПЮЯРБНПНЛ АПХККХЮМРНБНЦН ГЕКЕМНЦН ХКХ 2-5 % ПЮЯРБНПНЛ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. сОНПМН ОПНРЕЙЮЧЫХЕ ГЮЕДШ ОПХФХЦЮЧР ОЮКНВЙНИ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. мЮПСФМНЕ КЕВЕМХЕ ОПХ ЩЙРХЛЮУ РЮЙНЕ ФЕ, ЙЮЙ ОПХ ХЛОЕРХЦН, Ю ОПХ ПНФХЯРНЛ БНЯОЮКЕМХХ С ДЕРЕИ ЕЦН МЕ ОПХЛЕМЪЧР. б МЕЙНРНПШУ ЯКСВЮЪУ ОПХ ПНФЕ МЮГМЮВЮЧР стн ЯСАЩПХРЕЛМШЛХ ХКХ ЩПХРЕЛМШЛХ ДНГЮЛХ.
оПНТХКЮЙРХЙЮ ОХНДЕПЛХИ. нЯНАЕММН БЮФМЮ ОПНТХКЮЙРХЙЮ ЯРЮТХКНДЕПЛХХ Х ПНФХЯРНЦН БНЯОЮКЕМХЪ С МНБНПНФДЕММШУ, ЙНРНПСЧ ОПНБНДЪР ЙЮЙ Б ЮМРЕМЮРЮКЭМНЛ, РЮЙ Б ХМРПЮМЮРЮКЭМНЛ Х ОНЯРМЮРЮКЭМНЛ ОЕПХНДЮУ.
юМРЕМЮРЮКЭМЮЪ ОПНТХКЮЙРХЙЮ ЦМНИМХВЙНБШУ ГЮАНКЕБЮМХИ ГЮЙКЧВЮЕРЯЪ Б ОНБШЬЕМХХ МЕЯОЕЖХТХВЕЯЙНЦН ХЛЛСМХРЕРЮ АЕПЕЛЕММШУ ОСРЕЛ ОПЮБХКЭМНЦН ПЕФХЛЮ РПСДЮ, НРДШУЮ, ЯМЮ, АНДПЯРБНБЮМХЪ, ОХРЮМХЪ. оХЫЮ АЕПЕЛЕММШУ ДНКФМЮ АШРЭ ОНКМНЖЕММНИ, ДНЯРЮРНВМН ЙЮКНПХИМНИ, ЯЛЕЬЮММНИ (ЛНКНВМН-ПЮЯРХРЕКЭМЮЪ Х ЛЪЯМЮЪ), АНЦЮРНИ ЛХМЕПЮКЭМШЛХ ЯНКЪЛХ Х БХРЮЛХМЮЛХ. б ФЕМЯЙХУ ЙНМЯСКЭРЮЖХЪУ ОПХ РЫЮРЕКЭМНЛ НАЯКЕДНБЮМХХ АЕПЕЛЕММШУ ЯОЕЖХЮКХЯРЮЛХ (ЮЙСЬЕП-ЦХМЕЙНКНЦ, РЕПЮОЕБР, ДЕПЛЮРНБЕМЕПНКНЦ, КЮПХМЦНКНЦ, ЯРНЛЮРНКНЦ) Х БШЪБКЕМХХ С МХУ НЯРПШУ ХКХ УПНМХВЕЯЙХУ БНЯОЮКХРЕКЭМШУ ГЮАНКЕБЮМХИ (ТСПСМЙСКШ, ЮАЯЖЕЯЯШ, ОЮПНМХУХХ Х ДПСЦХЕ ТНПЛШ ОХНДЕПЛХХ, ЯХМСЯХРШ, ПХМХРШ, ЦХМЦХБХРШ, ЯРНЛЮРХРШ, РНМГХККХРШ, ЙЮПХЕЯ ГСАНБ, НРХРШ, УНКЕЖХЯРХРШ, ОХЕКНЖХЯРХРШ Х ДПСЦХЕ) МЕНАУНДХЛЮ ЯЮМЮЖХЪ ЩРХУ НВЮЦНБ ХМТЕЙЖХХ. оПНТХКЮЙРХЙНИ ЯРЮТХКНДЕПЛХХ С МНБНПНФДЕММШУ ЪБКЪЕРЯЪ ЯЮМХРЮПМН-ОПНЯБЕРХРЕКЭМЮЪ ПЮАНРЮ Я ЛЮРЕПЪЛХ ЙЮЙ Б ЮМРЕМЮРЮКЭМНЛ, РЮЙ Х ОНЯРМЮРЮКЭМНЛ ОЕПХНДЮУ, ГМЮЙНЛЪЫЮЪ ХУ Я ЙКХМХВЕЯЙХЛХ ТНПЛЮЛХ ОХНДЕПЛХХ Х ЛЕПЮЛХ ОПНТХКЮЙРХЙХ.
оНЯЙНКЭЙС ВЮЫЕ БЯЕЦН ЯРЮТХКНДЕПЛХХ С МНБНПНФДЕММШУ БНГМХЙЮЧР ХГ-ГЮ МЮПСЬЕМХЪ ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ Б ПНДХКЭМШУ ДНЛЮУ, МЕОПЮБХКЭМНИ НАПЮАНРЙХ ПСЙ ОЕПЯНМЮКЮ, МЕПЮЖХНМЮКЭМНИ ДЕГХМТЕЙЖХХ ОПЕДЛЕРНБ НАХУНДЮ (АЕКЭЕ, ОНЯСДЮ, УЮКЮРШ, ЛЮЯЙХ Х Р. Д.), МЕЯБНЕБПЕЛЕММНИ ХГНКЪЖХХ АНКЭМШУ ДЕРЕИ Х ЛЮРЕПЕИ, Ю РЮЙФЕ ББХДС ЬХПНЙНЦН═ ПЮЯОПНЯРПЮМЕМХЪ ЯПЕДХ ОЕПЯНМЮКЮ МНЯХРЕКЭЯРБЮ ОЮРНЦЕММШУ БШЯНЙНБХПСКЕМРМШУ, ОНКХПЕГХЯРЕМРМШУ Й ЮМРХАХНРХЙЮЛ ЬРЮЛЛНБ ЯРЮТХКНЙНЙЙЮ, ЯНБЕПЬЕММН МЕНАУНДХЛШ ЯРПНЦНЕ ЯНАКЧДЕМХЕ БЯЕУ ГБЕМЭЕБ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ Б ПНДХКЭМШУ ДНЛЮУ, ЯХЯРЕЛЮРХВЕЯЙНЕ НАЯКЕДНБЮМХЕ ХУ ЯНРПСДМХЙНБ Я ЯЮМЮЖХЕИ НВЮЦНБ ОХНЙНЙЙНБНИ ХМТЕЙЖХХ.
кХЖ, ЯРПЮДЮЧЫХУ ЦМНИМХВЙНБШЛХ ГЮАНКЕБЮМХЪЛХ, ЮМЦХМНИ, Ю РЮЙФЕ ЪБКЪЧЫХУЯЪ МНЯХРЕКЪЛХ ЯРЮТХКНЙНЙЙЮ, МЕКЭГЪ ДНОСЯЙЮРЭ Й ПЮАНРЕ Б ПНДХКЭМШУ НРДЕКЕМХЪУ. оПНТХКЮЙРХЙЕ ЯРЮТХКНЙНЙЙНБНИ ХМТЕЙЖХХ С МНБНПНФДЕММШУ ЯКСФХР МЕСЙНЯМХРЕКЭМНЕ БШОНКМЕМХЕ ЯСЫЕЯРБСЧЫЕЦН ОНКНФЕМХЪ Н БПЕЛЕММНЛ ГЮЙПШРХХ ПНДХКЭМШУ ДНЛНБ ДКЪ ДЕГХМТЕЙЖХХ Х ОПНБЕРПХБЮМХЪ (МЕ ЛЕМЕЕ 2 ПЮГ Б ЦНД). мЕНАУНДХЛШ ЖХЙКХВЕЯЙНЕ ГЮОНКМЕМХЕ ОЮКЮР Б НРДЕКЕМХХ МНБНПНФДЕММШУ, ДЕГХМТЕЙЖХЪ ОНЛЕЫЕМХЪ, ЮБРНЙКЮБХПНБЮМХЕ ЛЮРПЮЖЕБ Х ОНДСЬЕЙ, НАКСВЕМХЕ ОНЛЕЫЕМХЪ АЮЙРЕПХЖХДМШЛХ КЮЛОЮЛХ. оПХ БНГМХЙМНБЕМХХ БЯОШЬЙХ ЦМНИМН-ЯЕОРХВЕЯЙНИ ХМТЕЙЖХХ ПНДХКЭМШИ ДНЛ МЕЛЕДКЕММН ГЮЙПШБЮЧР.
дЕРЕИ, ЯРПЮДЮЧЫХУ ЯРЮТХКНДЕПЛХЪЛХ Х ПНФХЯРШЛ БНЯОЮКЕМХЕЛ, ЯПЮГС ФЕ ХГНКХПСЧР НР ГДНПНБШУ МНБНПНФДЕММШУ, ОЕПЕБНДЪР Б ХГНКЪРНП ХКХ Б АНЙЯ ДЕРЯЙНЦН НРДЕКЕМХЪ КХАН МЮОПЮБКЪЧР Б ДЕПЛЮРНКНЦХВЕЯЙХИ ХКХ УХПСПЦХВЕЯЙХИ ЯРЮЖХНМЮП.
оПЕДСОПЕФДЕМХЧ ОХНДЕПЛХХ С ДЕРЕИ БЯЕУ БНГПЮЯРМШУ ЦПСОО ЯКСФХР НАЕЯОЕВЕМХЕ ЙЮЙ Б АШРС, РЮЙ Х Б ДЕРЯЙХУ СВПЕФДЕМХЪУ (ЪЯКХ, дНЛЮ ПЕАЕМЙЮ, ДЕРЯЙХЕ ЯЮДШ, ЬЙНКШ) ДНКФМНЦН ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ. дЕРХ, ЯРПЮДЮЧЫХЕ ХЛОЕРХЦХМНГМШЛХ ОНПЮФЕМХЪЛХ Б КЧАНЛ БНГПЮЯРЕ, ОНДКЕФЮР ХГНКЪЖХХ НР ГДНПНБШУ ДЕРЕИ ДН ОНКМНЦН ЯБНЕЦН ХГКЕВЕМХЪ. б ОНЛЕЫЕМХХ, ЦДЕ НМХ МЮУНДЪРЯЪ, МЕНАУНДХЛШ ЯХЯРЕЛЮРХВЕЯЙНЕ ОПНБЕРПХБЮМХЕ Х БКЮФМЮЪ САНПЙЮ, ХЦПСЬЙХ ДНКФМШ АШРЭ КЕЦЙН ЛНЧЫХЛХЯЪ Х ДЕГХМТХЖХПСЧЫХЛХЯЪ. оПЕДСОПЕФДЕМХЕ ЦМНИМХВЙНБШУ ГЮАНКЕБЮМХИ ЙНФХ С ДЕРЕИ КЧАНЦН БНГПЮЯРЮ БН ЛМНЦНЛ ГЮБХЯХР НР УНПНЬН НПЦЮМХГНБЮММНИ ЯНБЛЕЯРМНИ ПЮАНРШ ОЕДХЮРПНБ, ДЕРЯЙХУ ДЕПЛЮРНКНЦНБ Х ЯЕЯРЕП ОНКХЙКХМХЙ. я ОПНТХКЮЙРХЙНИ ОХНДЕПЛХХ МЕНАУНДХЛН ГМЮЙНЛХРЭ ПНДХРЕКЕИ Х ДПСЦХУ КХЖ, СУЮФХБЮЧЫХУ ГЮ ДЕРЭЛХ, ОПНБНДХРЭ ЯПЕДХ МЮЯЕКЕМХЪ ЯЮМХРЮПМСЧ ОПНОЮЦЮМДС (ЯЮМХРЮПМШЕ КХЯРЙХ, АПНЬЧПШ, КЕЙЖХХ, АЕЯЕДШ Х Р. Д.).
бНГАСДХРЕКЭ ОЕПЕДЮЕРЯЪ ВЕПЕГ ОПЕДЛЕРШ АШРЮ (НДЕФДЮ, АЕКЭЕ), ХЦПСЬЙХ, ХМТХЖХПНБЮММШЕ ПСЙХ. бНГЛНФМЮ ОЕПЕДЮВЮ ХМТЕЙЖХХ МЮЯЕЙНЛШЛХ (ЛСУХ, ЛНЬЙХ), Ю РЮЙФЕ ХМТХЖХПНБЮММНИ ОШКЭЧ. рЮЙ, Б юМЦКХХ НОХЯЮМШ ЯПЕДХ ЧМНЬЕИ БЯОШЬЙХ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН, НАСЯКНБКЕММШЕ ЯХКЭМНИ ГЮПЮФЕММНЯРЭЧ ЯРПЕОРНЙНЙЙНЛ ОШКХ ЦХЛМЮЯРХВЕЯЙНЦН ГЮКЮ Х ЯОЮКЕМ. мЕДНЯРЮРНВМНЕ ЯНАКЧДЕМХЕ ЦХЦХЕМХВЕЯЙХУ ОПЮБХК ВЮЯРН ОПХБНДХР Й ГЮАНКЕБЮМХЧ ХЛОЕРХЦН.
оПЕДПЮЯОНКЮЦЮЕР Й ПЮГБХРХЧ ДЕПЛЮРНГЮ МЮПСЬЕМХЕ ЖЕКНЯРМНЯРХ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, БНГМХЙЮЧЫЕЕ, МЮОПХЛЕП, ОПХ ПЮЯВЕЯЮУ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ГСДЪЫХЛХ ДЕПЛЮРНГЮЛХ. аНКЕЕ СОНПМНЛС РЕВЕМХЧ ХЛОЕРХЦН С ПЕАЕМЙЮ ЛНФЕР ЯОНЯНАЯРБНБЮРЭ ЛЮЖЕПЮЖХЪ ЩОХДЕПЛХЯЮ БШДЕКЕМХЪЛХ ХГ СЬМНИ ПЮЙНБХМШ ОПХ НРХРЕ Х ХГ МНЯНБШУ НРБЕПЯРХИ - ОПХ ПХМХРЕ. мЮЙНМЕЖ, КЧАНЕ МЮПСЬЕМХЕ ХЛЛСМНКНЦХВЕЯЙНИ ПЕЮЙРХБМНЯРХ НПЦЮМХГЛЮ ПЕАЕМЙЮ, БНГМХЙЮЧЫЕЕ ОПХ ХМТЕЙЖХНММШУ ГЮАНКЕБЮМХЪУ, ФЕКСДНВМН-ЙХЬЕВМШУ ПЮЯЯРПНИЯРБЮУ, ЦХОНРПНТХХ» ЮМЕЛХХ Х Р. Д., РЮЙФЕ ЛНФЕР ЪБХРЭЯЪ НДМХЛ ХГ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ХЛОЕРХЦН.
 яХЛОРНЛШ ХЛОЕРХЦН. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНЪБКЕМХЪ МЕАНКЭЬНЦН ОЪРМЮ ПНГНБН-ЙПЮЯМНЦН ЖБЕРЮ, МЮ ЙНРНПНЛ ЯОСЯРЪ МЕЯЙНКЭЙН ВЮЯНБ БНГМХЙЮЕР ОНБЕПУМНЯРМШИ БЪКШИ ОСГШПЭ (ТКХЙРЕМЮ) ПЮГЛЕПНЛ ДН КЕЯМНЦН НПЕУЮ, МЮОНКМЕММШИ ЯЕПНГМШЛ ХКХ ЯЕПНГМН-ЦМНИМШЛ ЯНДЕПФХЛШЛ. оСГШПЭ НЙПСФЕМ АКЕДМН-ПНГНБШЛ БЕМВХЙНЛ. нВЕМЭ АШЯРПН ЙНКХВЕЯРБН ТКХЙРЕМ СБЕКХВХБЮЕРЯЪ (ЮСРНХМНЙСКЪЖХЪ). щБНКЧЖХЪ ЙЮФДНЦН ОСГШПЪ ОПНХЯУНДХР Б РЕВЕМХЕ 5-7 ДМЕИ. нДМНБПЕЛЕММН ЯН ЯБЕФХЛХ ЩКЕЛЕМРЮЛХ БХДМШ БЯЙПШБЬХЕЯЪ ОСГШПХ, ЩПНГХХ Х РНКЯРШЕ, ЯЕПН-ФЕКРНЦН ЖБЕРЮ, ПШУКН ЯХДЪЫХЕ ЙНПЙХ. рНМЙЮЪ, АЕКНЦН ЖБЕРЮ АЮУПНЛЙЮ ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ ЪБКЪЕРЯЪ НЯРЮРЙНЛ ОНЙПШЬЙХ ОСГШПЪ. оНЯКЕ НРОЮДЕМХЪ ЙНПНВЕЙ НЯРЮЕРЯЪ МЕЯРНИЙЮЪ ЩПХРЕЛЮ. пСАЖНБ Х ЮРПНТХХ МЕ АШБЮЕР. оПХ АНКЭЬНЛ ЙНКХВЕЯРБЕ ОСГШПЕИ Х ХУ ЯКХЪМХХ НАПЮГСЧРЯЪ ЙНКЭЖЕБХДМШЕ Х ЦХПКЪМДННАПЮГМШЕ ТХЦСПШ (ЖХПЖХМЮПМНЕ ХЛОЕРХЦН).
яХЛОРНЛШ ХЛОЕРХЦН. гЮАНКЕБЮМХЕ МЮВХМЮЕРЯЪ Я ОНЪБКЕМХЪ МЕАНКЭЬНЦН ОЪРМЮ ПНГНБН-ЙПЮЯМНЦН ЖБЕРЮ, МЮ ЙНРНПНЛ ЯОСЯРЪ МЕЯЙНКЭЙН ВЮЯНБ БНГМХЙЮЕР ОНБЕПУМНЯРМШИ БЪКШИ ОСГШПЭ (ТКХЙРЕМЮ) ПЮГЛЕПНЛ ДН КЕЯМНЦН НПЕУЮ, МЮОНКМЕММШИ ЯЕПНГМШЛ ХКХ ЯЕПНГМН-ЦМНИМШЛ ЯНДЕПФХЛШЛ. оСГШПЭ НЙПСФЕМ АКЕДМН-ПНГНБШЛ БЕМВХЙНЛ. нВЕМЭ АШЯРПН ЙНКХВЕЯРБН ТКХЙРЕМ СБЕКХВХБЮЕРЯЪ (ЮСРНХМНЙСКЪЖХЪ). щБНКЧЖХЪ ЙЮФДНЦН ОСГШПЪ ОПНХЯУНДХР Б РЕВЕМХЕ 5-7 ДМЕИ. нДМНБПЕЛЕММН ЯН ЯБЕФХЛХ ЩКЕЛЕМРЮЛХ БХДМШ БЯЙПШБЬХЕЯЪ ОСГШПХ, ЩПНГХХ Х РНКЯРШЕ, ЯЕПН-ФЕКРНЦН ЖБЕРЮ, ПШУКН ЯХДЪЫХЕ ЙНПЙХ. рНМЙЮЪ, АЕКНЦН ЖБЕРЮ АЮУПНЛЙЮ ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ ЪБКЪЕРЯЪ НЯРЮРЙНЛ ОНЙПШЬЙХ ОСГШПЪ. оНЯКЕ НРОЮДЕМХЪ ЙНПНВЕЙ НЯРЮЕРЯЪ МЕЯРНИЙЮЪ ЩПХРЕЛЮ. пСАЖНБ Х ЮРПНТХХ МЕ АШБЮЕР. оПХ АНКЭЬНЛ ЙНКХВЕЯРБЕ ОСГШПЕИ Х ХУ ЯКХЪМХХ НАПЮГСЧРЯЪ ЙНКЭЖЕБХДМШЕ Х ЦХПКЪМДННАПЮГМШЕ ТХЦСПШ (ЖХПЖХМЮПМНЕ ХЛОЕРХЦН).
хГКЧАКЕММНИ КНЙЮКХГЮЖХЕИ ГЮАНКЕБЮМХЪ ЪБКЪЧРЯЪ МЕГЮЫХЫЕММШЕ НДЕФДНИ НРЙПШРШЕ СВЮЯРЙХ ЙНФХ - КХЖН, ПСЙХ. оПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ ГЮАНКЕБЮМХЕ ЛНФЕР АШЯРПН ПЮЯОПНЯРПЮМХРЭЯЪ МЮ РСКНБХЫЕ Х ДКХРЭЯЪ МЕЯЙНКЭЙН МЕДЕКЭ. пЮЯОПНЯРПЮМЕММШЕ ТНПЛШ СОНПМН РЕЙСЫЕЦН ХЛОЕРХЦН ЛНЦСР ЯНОПНБНФДЮРЭЯЪ ОНКХЮДЕМХРЮЛХ, ХГЛЕМЕМХЪЛХ ОЕПХТЕПХВЕЯЙНИ ЙПНБХ - СБЕКХВЕММНИ янщ (ДН 20-25 ЛЛ/В), КЕИЙНЖХРНГНЛ Я МЕИРПНТХКЕГНЛ, ЮМЕЛХГЮЖХЕИ. с АНКЭМНЦН═ ПЕАЕМЙЮ ОЕПХНДХВЕЯЙХ, НЯНАЕММН ОН БЕВЕПЮЛ, ОНБШЬЮЕРЯЪ РЕЛОЕПЮРСПЮ ДН ЯСАТЕАПХКЭМШУ ЖХТП, ХМНЦДЮ ДН 38°я. б МЕЙНРНПШУ ЯКСВЮЪУ ХЛОЕРХЦН НЯКНФМЪЕРЯЪ ЦКНЛЕПСКНМЕТПХРНЛ. оНЩРНЛС С ЙЮФДНЦН ПЕАЕМЙЮ, ЯРПЮДЮЧЫЕЦН ЩРХЛ ГЮАНКЕБЮМХЕЛ, Ю РЕЛ АНКЕЕ ОПХ ГЮРЪМСБЬЕЛЯЪ ХКХ СОНПМНЛ ЕЦН РЕВЕМХХ, МЕНАУНДХЛН ЯХЯРЕЛЮРХВЕЯЙХ ХЯЯКЕДНБЮРЭ ЛНВС Х ОЕПХТЕПХВЕЯЙСЧ ЙПНБЭ.
яЛЕЬЮММНЕ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБНЕ ХЛОЕРХЦН МЮГШБЮЧР БСКЭЦЮПМШЛ ХЛОЕРХЦН. щРН ЯЮЛЮЪ ВЮЯРЮЪ Х ЙНМРЮЦХНГМЮЪ═ ТНПЛЮ, ПЮГБХБЮЧЫЮЪЯЪ МЕПЕДЙН БРНПХВМН ОПХ ГСДЪЫХУ ДЕПЛЮРНГЮУ (ЩЙГЕЛЮ, МЕИПНДЕПЛХР, ЯРПНТСКЧЯ, ОНВЕЯСУЮ, ВЕЯНРЙЮ). бСКЭЦЮПМНЕ ХЛОЕРХЦН ЛНФЕР БНГМХЙМСРЭ Х Б ПЕГСКЭРЮРЕ РПЮБЛШ ХКХ ЛЮЖЕПЮЖХХ ЙНФМНЦН ОНЙПНБЮ БШДЕКЕМХЪЛХ (ЯКЧМЮ, ЦМНИМНЕ НРДЕКЪЕЛНЕ ХГ СЬМШУ ПЮЙНБХМ, МНЯЮ, ЦЕМХРЮКХИ). бМЮВЮКЕ ОНЪБКЪЕРЯЪ РХОХВМЮЪ ДКЪ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН ТКХЙРЕМЮ, ЯНДЕПФХЛНЕ ЙНРНПНИ ХГ-ГЮ ОПХЯНЕДХМЕМХЪ ЯРЮТХКНЙНЙЙЮ АШЯРПН ЛСРМЕЕР, ЯРЮМНБЪЯЭ ЦМНИМШЛ. оПХ ГЮЯШУЮМХХ ЯЕЙПЕРЮ ТНПЛХПСЕРЯЪ РНКЯРЮЪ, ФЕКРН-ГЕКЕМНБЮРНЦН ЖБЕРЮ, «ЛЕДНБЮЪ» ЙНПЙЮ, ОНД ЙНРНПНИ ОПНХЯУНДХР ЩОХРЕКХГЮЖХЪ. оНЯКЕ ГЮФХБКЕМХЪ, МЮЯРСОЮЧЫЕЦН ВЕПЕГ 1-2 МЕДЕКХ, НЯРЮЧРЯЪ МЕ ЩПХРЕЛЮРНГМШЕ ОЪРМЮ, УЮПЮЙРЕПМШЕ ДКЪ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН, Ю БПЕЛЕММЮЪ ОХЦЛЕМРЮЖХЪ.
с ДЕРЕИ, ЯРПЮДЮЧЫХУ ХЛОЕРХЦН КХЖЮ, НЯНАЕММН ЯРПЕОРНЙНЙЙНБНИ ЩРХНКНЦХХ, ЛНФЕР ХМНЦДЮ МЮАКЧДЮРЭЯЪ ХЛОЕРХЦН ЯКХГХЯРШУ НАНКНВЕЙ: БНГМХЙЮЧР ТКХЙРЕМШ МЮ ДЕЯМЮУ, ЫЕЙЮУ Х ЙНМЗЧМЙРХБЕ. бЯКЕДЯРБХЕ ХУ ЩТЕЛЕПМНЯРХ НАШВМН ГЮЛЕРМШ КХЬЭ ЩПНГХХ Х ФЕКРНБЮРНЦН ЖБЕРЮ ОЪРМЮ, ПЮЯОНКНФЕММШЕ МЮ НДМНЛ СПНБМЕ Я МНПЛЮКЭМНИ ЯКХГХЯРНИ НАНКНВЙНИ. оПХ ДХТТЕПЕМЖХЮКЭМНЛ ДХЮЦМНГЕ МЕНАУНДХЛН ОПЕФДЕ БЯЕЦН ХЯЙКЧВХРЭ ЯХТХКХЯ ОСРЕЛ ХЯЯКЕДНБЮМХЪ РЙЮМЕБНИ ФХДЙНЯРХ МЮ АКЕДМСЧ РПЕОНМЕЛС, ЙПНБХ МЮ ЯЕПНКНЦХВЕЯЙХЕ ПЕЮЙЖХХ Х ОНХЯЙНБ ДПСЦХУ ОПХГМЮЙНБ ЯХТХКХЯЮ. рЮЙФЕ МЮДН НРКХВЮРЭ ХЛОЕРХЦН ЯКХГХЯРШУ НАНКНВЕЙ НР ЛМНЦНТНПЛМНИ ЩЙЯЯСДЮРХБМНИ ЩПХРЕЛШ, ОПХ ЙНРНПНИ, МЮПЪДС Я ОНПЮФЕМХЕЛ ЯКХГХЯРШУ НАНКНВЕЙ, БХДМШ РХОХВМШЕ БШЯШОЮМХЪ МЮ ЙНФЕ.
оПЮЙРХВЕЯЙХЕ ЯНБЕРШ ОН КЕВЕМХЧ ЯРПЕОРНДЕПЛХХ
хЛОЕРХЦН - БЕЯЭЛЮ ЙНМРЮЦХНГМНЕ ГЮАНКЕБЮМХЕ, ОНЩРНЛС АНКЭМШУ МЮДН ХГНКХПНБЮРЭ НР ГДНПНБШУ ДЕРЕИ БН ХГАЕФЮМХЕ ЩОХДЕЛХВЕЯЙХУ БЯОШЬЕЙ ЩРНЦН ГЮАНКЕБЮМХЪ, НЯНАЕММН Б ДЕРЯЙХУ ЙНККЕЙРХБЮУ.
б ГЮБХЯХЛНЯРХ НР КНЙЮКХГЮЖХХ ОЮРНКНЦХВЕЯЙНЦН ОПНЖЕЯЯЮ, Ю ХМНЦДЮ Х НР НАЫЕЦН ЯНЯРНЪМХЪ АНКЭМНЦН ПЕАЕМЙЮ, ПЮГКХВЮЧР МЕЯЙНКЭЙН ЙКХМХВЕЯЙХУ ПЮГМНБХДМНЯРЕИ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН.
оСГШПМНЕ (АСККЕГМНЕ) ХЛОЕРХЦН. оНЪБКЪЧРЯЪ Б ПЮГМНЛ ЙНКХВЕЯРБЕ, МЕПЕДЙН ЛМНФЕЯРБЕММШЕ, БЪКШЕ, Ю ХМНЦДЮ МЮОПЪФЕММШЕ ОСГШПХ БЕКХВХМНИ НР КЕЯМНЦН НПЕУЮ ДН ЪИЖЮ Х ДЮФЕ АНКЭЬЕ, МЮОНКМЕММШЕ ЯЕПНГМН-ЛСРМНБЮРШЛ ЯНДЕПФХЛШЛ Х НЙПСФЕММШЕ ПНГНБШЛ БЕМВХЙНЛ. оНЯКЕ ХУ БЯЙПШРХЪ НАПЮГСЧРЯЪ ЩПНГХХ, ОНЙПШРШЕ РНМЙХЛХ КХЯРНБХДМШЛХ ЙНПНВЙЮЛХ, БНЙПСЦ ЙНРНПШУ БХДМШ НЯРЮРЙХ ОНЙПШЬЙХ ОСГШПЪ. вЮЫЕ ОНПЮФЮЧРЯЪ МХФМХЕ ЙНМЕВМНЯРХ Х РШКЭМЮЪ ЯРНПНМЮ ЙХЯРЕИ, МН ХМНЦДЮ Х ДПСЦХЕ СВЮЯРЙХ ЙНФХ. аСККЕГМНЕ ХЛОЕРХЦН МЕНАУНДХЛН НРКХВЮРЭ НР ЦЕПОЕРХТНПЛМНЦН ДЕПЛЮРНГЮ Х ЧБЕМХКЭМНЦН ОЕЛТХЦНХДЮ. мН ОПХ МХУ ОСГШПХ ОНЪБКЪЧРЯЪ Б ОЮУНБН-АЕДПЕММШУ ЯЙКЮДЙЮУ Я УЮПЮЙРЕПМНИ ЯЙКНММНЯРЭЧ Й ЦПСООХПНБЙЕ. йПНЛЕ РНЦН, АСККЕГМНЕ ХЛОЕРХЦН АШЯРПН СЦЮЯЮЕР ОПХ МЮГМЮВЕМХХ ЮМРХАХНРХЙНБ.
ыЕКЕБХДМНЕ ХЛОЕРХЦН (СЦКНБНИ ЯРНЛЮРХР, ГЮЕДЮ). уЮПЮЙРЕПХГСЕРЯЪ ОНЪБКЕМХЕЛ АШЯРПН БЯЙПШБЮЧЫХУЯЪ ТКХЙРЕМ Я НАПЮГНБЮМХЕЛ МЕЦКСАНЙХУ ЫЕКЕБХДМШУ КХМЕИМШУ РПЕЫХМ Х ЩПНГХИ. оН ОЕПХТЕПХХ ХУ ГЮЛЕРЕМ МЕФМШИ АНПДЧП ЛЮЖЕПХПНБЮММНЦН ПНЦНБНЦН ЯКНЪ, ОПЕДЯРЮБКЪЧЫХИ ЯНАНИ НЯРЮРЙХ АШБЬЕЦН ОСГШПЪ. вЮЫЕ БЯЕЦН ОНПЮФЕМШ СЦКШ ПРЮ, ХМНЦДЮ МЮПСФМШЕ СЦКШ ЦКЮГМШУ ЫЕКЕИ„ НЯМНБЮМХЪ ЙПШКЭЕБ МНЯЮ. гЮАНКЕБЮМХЕ ЯНОПНБНФДЮЕРЯЪ АНКЭЧ, ГСДНЛ, ЯКЧМНРЕВЕМХЕЛ. бЯКЕДЯРБХЕ ОНЯРНЪММНИ РПЮБЛЮРХГЮЖХХ ЙНФХ СЦКНБ ПРЮ БН БПЕЛЪ ЕДШ, ЯКЧМНРЕВЕМХЪ, ОПХБШВЙХ НАКХГШБЮРЭ СЦКШ ПРЮ, МЮКХВХЪ ЙЮПХНГМШУ ГСАНБ, ЙНМЗЧМЙРХБХРЮ, ПХМХРЮ ЩРЮ ТНПЛЮ ХЛОЕРХЦН ХМНЦДЮ ОПХНАПЕРЮЕР ДКХРЕКЭМНЕ, УПНМХВЕЯЙНЕ РЕВЕМХЕ, НЯНАЕММН ОПХ МЕПЮЖХНМЮКЭМНЛ КЕВЕМХХ Х ОПХ МЕДНЯРЮРНВМНЯРХ БХРЮЛХМНБ (ОПЕХЛСЫЕЯРБЕММН б2 Х б6). гЮАНКЕБЮМХЕ ЛНФЕР ХЛЕРЭ ЯЕЛЕИМШИ УЮПЮЙРЕП, ПЮЯОПНЯРПЮМЪЪЯЭ ВЕПЕГ ОНЯСДС, ОНКНРЕМЖЕ, ОПХ ОНЖЕКСЪУ.
мЕНАУНДХЛН НРКХВЮРЭ ГЮЕДШ НР ОНБЕПУМНЯРМНЦН ЙЮМДХДНГЮ СЦКНБ ПРЮ, ОПХ ЙНРНПНЛ РПЕЫХМШ АНКЕЕ ЦКСАНЙХЕ Х ВЮЯРН ХЛЕЧРЯЪ ДПСЦХЕ ХГЛЕМЕМХЪ, РХОХВМШЕ ДКЪ ЙЮМДХДНГЮ (ОЮПНМХУХХ, ЛНКНВМХЖЮ). ыЕКЕБХДМНЕ ХЛОЕРХЦН НРКХВЮЧР РЮЙФЕ НР ЩПНГХБМШУ ЯХТХКХРХВЕЯЙХУ ОЮОСК СЦКНБ ПРЮ. оНЯКЕДМХЕ НЙПСФЕМШ АНКЕЕ ХКХ ЛЕМЕЕ БШПЮФЕММШЛ ХМТХКЭРПЮРНЛ, АНПДЧПВХЙ ОНДПШРНЦН ПНЦНБНЦН ЯКНЪ ОН ОЕПХТЕПХХ НРЯСРЯРБСЕР, ХМТХКЭРПЮР ПЮЯОПНЯРПЮМЪЕРЯЪ Х МЮ ЯКХГХЯРШЕ НАНКНВЙХ, ВЕЦН МЕ АШБЮЕР ОПХ НАШВМШУ ГЮЕДЮУ; ЙПНЛЕ РНЦН, НАШВМН МЮУНДЪР ДПСЦХЕ ОПХГМЮЙХ ЯХТХКХЯЮ. оПХ ОНДНГПЕМХХ МЮ ЯХТХКХЯ МЕНАУНДХЛШ ХЯЯКЕДНБЮМХЪ РЙЮМЕБНИ ФХДЙНЯРХ МЮ АКЕДМСЧ РПЕОНМЕЛС Х ЙПНБХ МЮ ЯЕПНКНЦХВЕЯЙХЕ ПЕЮЙЖХХ.
щПХРЕЛЮРН-ЯЙБЮЛНГМЮЪ ЯРПЕОРНДЕПЛХЪ. оПХ ЩРНИ ЯСУНИ ПЮГМНБХДМНЯРХ ХЛОЕРХЦН МЮ ЙНФЕ КХЖЮ, ОПЕХЛСЫЕЯРБЕММН Б НАКЮЯРХ ЫЕЙ, МХФМЕИ ВЕКЧЯРХ, БНЙПСЦ ПРЮ Х ПЕДЙН - МЮ ЙНМЕВМНЯРЪУ Х РСКНБХЫЕ, ОНЪБКЪЧРЯЪ НБЮКЭМШЕ ХКХ НЙПСЦКШЕ ОЪРМХЯРШЕ НВЮЦХ. оНПЮФЕММЮЪ ЙНФЮ ПНГНБЮРН-ЙПЮЯМНЦН ХКХ АЕКНЦН ЖБЕРЮ, ОНЙПШРЮ НРПСАЕБХДМШЛХ ВЕЬСИЙЮЛХ. оНЯКЕ НАКСВЕМХЪ СКЭРПЮТХНКЕРНБШЛХ КСВЮЛХ ОЪРМЮ НРЬЕКСЬХБЮЧРЯЪ, ЯРЮМНБЪЯЭ ЯБЕРКШЛХ, Ю ЙНФЮ БНЙПСЦ МХУ ОПХНАПЕРЮЕР АНКЕЕ РЕЛМСЧ НЙПЮЯЙС, ВРН ОПХДЮЕР НВЮЦЮЛ ОЕЯРПШИ БХД. с МЕЙНРНПШУ ДЕРЕИ ХЛЕЕРЯЪ МЕГМЮВХРЕКЭМШИ ГСД. вЮЯРН ЩРЮ ЯРПЕОРНДЕПЛХЪ ЯНВЕРЮЕРЯЪ ЯН ЫЕКЕБХДМШЛ ХЛОЕРХЦН, НЯНАЕММН Я ГЮЕДЮЛХ, Х Я ГЮСЬМНИ ЯРПЕОРНДЕПЛХЕИ. нАШВМН ГЮАНКЕБЮМХЕ НАМЮПСФХБЮЧР БЕЯМНИ ХКХ НЯЕМЭЧ. аНКЭМШУ ЯКЕДСЕР ХГНКХПНБЮРЭ НР ДПСЦХУ ДЕРЕИ БН ХГАЕФЮМХЕ ЩОХДЕЛХВЕЯЙНИ БЯОШЬЙХ ЯРПЕОРНДЕПЛХХ.
оНБЕПУМНЯРМШИ ОЮМЮПХЖХИ (РСПМХНКЭ) УЮПЮЙРЕПХГСЕРЯЪ ОНЪБКЕМХЕЛ БНЙПСЦ (tourne - НЙПСФМНЯРЭ) МНЦРЕБШУ ОКЮЯРХМНЙ НДМНЦН ХКХ МЕЯЙНКЭЙХУ ОЮКЭЖЕБ ПСЙ ТКХЙРЕМ, ПЮЯОНКНФЕММШУ МЮ БНЯОЮКЕММНЛ НЯМНБЮМХХ. тКХЙРЕМШ БМЮВЮКЕ ЯНДЕПФЮР ЯЕПНГМШИ, Ю ГЮРЕЛ ЦМНИМШИ ЩЙЯЯСДЮР, АШЯРПН БЯЙПШБЮЧРЯЪ, Х НАПЮГНБЮБЬЮЪЯЪ ЩПНГХЪ ОНДЙНБННАПЮГМН НЙПСФЮЕР МНЦРЕБНИ БЮКХЙ. оНПЮФЕММЮЪ ТЮКЮМЦЮ АНКХР, НРЕВМЮ, ХМНЦДЮ МНЦРЕБЮЪ ОКЮЯРХМЙЮ НРРНПЦЮЕРЯЪ. с МЕЙНРНПШУ ДЕРЕИ МЮПСЬЕМН НАЫЕЕ ЯНЯРНЪМХЕ: МЕДНЛНЦЮМХЕ, НГМНА Я ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ ДН 37,5-37,8°я, СБЕКХВЕМШ Х АНКЕГМЕММШ КНЙРЕБШЕ КХЛТЮРХВЕЯЙХЕ СГКШ. рСПМХНКЭ ВЮЯРН ЯНВЕРЮЕРЯЪ Я НАШВМНИ ТНПЛНИ ХЛОЕРХЦН.
хМРЕПРПХЦХМНГМЮЪ ЯРПЕОРНДЕПЛХЪ. мЮ ЯНОПХЙЮЯЮЧЫХУЯЪ ОНБЕПУМНЯРЪУ ЙПСОМШУ ЙНФМШУ ЯЙКЮДНЙ БНГМХЙЮЧР ТКХЙРЕМШ БЕКХВХМНИ ДН ГЕПМЮ ЦНПНУЮ, ЯКХБЮЧЫХЕЯЪ ЛЕФДС ЯНАНИ. оНЯКЕ БЯЙПШРХЪ ХУ НЯРЮЧРЯЪ ЩПНГХБМШЕ ЛНЙМСЫХЕ ОНБЕПУМНЯРХ ЙПЮЯМНЦН ХКХ ЪПЙН-ПНГНБНЦН ЖБЕРЮ Я ПЕГЙХЛХ ТЕЯРНМВЮРШЛХ ЦПЮМХЖЮЛХ Х АНПДЧПНЛ НРЯКЮХБЮЧЫЕЦНЯЪ ЩОХДЕПЛХЯЮ. оН ОЕПХТЕПХХ НВЮЦНБ ЛНФМН БХДЕРЭ НРЯЕБШ ОХНЙНЙЙНБШУ ЩКЕЛЕМРНБ. мЮХАНКЕЕ ВЮЯРН С ДЕРЕИ ОНПЮФЕМШ ГЮСЬМШЕ ЯЙКЮДЙХ, ЦДЕ БХДМШ ЦХОЕПЕЛХЪ, ЛНЙМСРХЕ Х КХМЕИМШЕ АНКЕГМЕММШЕ РПЕЫХМШ. оНЯКЕ СЦЮЯЮМХЪ НЯРПНБНЯОЮКХРЕКЭМШУ ЪБКЕМХИ ОНЪБКЪЕРЯЪ НРПСАЕБХДМНЕ ЬЕКСЬЕМХЕ ХКХ ХМНЦДЮ ЯЙНОКЕМХЕ ФЕКРНБЮРН-АСПШУ ЙНПНВЕЙ. щРЮ ТНПЛЮ ЯРПЕОРНДЕПЛХХ ДНБНКЭМН ВЮЯРН БЯРПЕВЮЕРЯЪ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ЩЙГЕЛНИ ХКХ МЕИПНДЕПЛХРНЛ РХОЮ ОПСПХЦН аЕМЭЕ, Х ОПХ ДКХРЕКЭМНЛ ЯСЫЕЯРБНБЮМХХ НЯКНФМЪЕР ХУ РЕВЕМХЕ. хМРЕПРПХЦХМНГМЮЪ ЯРПЕОРНДЕПЛХЪ ВЮЫЕ БНГМХЙЮЕР С ДЕРЕИ Я ОЮПЮРПНТХЕИ, ОНБШЬЕММНИ ОНРКХБНЯРЭЧ, ХГАШРНВМНИ ЛЮЯЯНИ РЕКЮ, ЯЮУЮПМШЛ ДХЮАЕРНЛ. мЕНАУНДХЛН ОПНБНДХРЭ ДХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ Я ЙЮМДХДНГНЛ ЯЙКЮДНЙ, ОПХ ЙНРНПНЛ Б НВЮЦЮУ ОНПЮФЕМХЪ Х Б НРЯЕБМШУ ЩКЕЛЕМРЮУ НАМЮПСФХБЮЧР Candida Х ВЮЯРН МЮУНДЪР ДПСЦХЕ ОПНЪБКЕМХЪ ЙЮМДХДНГЮ.
оЮОСКН-ЩПНГХБМСЧ ЯРПЕОРНДЕПЛХЧ (ЯХТХКНОНДНАМНЕ ОЮОСКЕГМНЕ ХЛОЕРХЦН) МЮГШБЮЧР РЮЙФЕ ОЕКЕМНВМШЛ ДЕПЛЮРХРНЛ. мЮАКЧДЮЕРЯЪ С ДЕРЕИ ЦПСДМНЦН БНГПЮЯРЮ, ВЮЯРН Б ОЕПХНДЕ МНБНПНФДЕММНЯРХ. оПЕДПЮЯОНКЮЦЮЧЫХЛ ТЮЙРНПНЛ ЕЦН ПЮГБХРХЪ ЪБКЪЕРЯЪ ПЮГДПЮФЮЧЫЕЕ ДЕИЯРБХЕ ЮЛЛХЮЙЮ, НАПЮГСЧЫЕЦНЯЪ Б ЯЛНВЕММШУ ЛНВНИ Х ЙЮКНЛ ОЕКЕМЙЮУ. щРН ХЛЕЕР НЯНАНЕ ГМЮВЕМХЕ ОПХ ЮЖХДНГЕ С ДЕРЕИ, ЯРПЮДЮЧЫХУ ПЮУХРНЛ (Б ЛНВЕ СБЕКХВХБЮЕРЯЪ ЯНДЕПФЮМХЕ ЮЛЛХЮЙЮ), Ю РЮЙФЕ С ДЕРЕИ, БЯЙЮПЛКХБЮЕЛШУ ЙНПНБЭХЛ ЛНКНЙНЛ (ХЯОПЮФМЕМХЪ ХЛЕЧР ЫЕКНВМСЧ ПЕЮЙЖХЧ, Ю АЮЙРЕПХХ, БШПЮАЮРШБЮЧЫХЕ ЮЛЛХЮЙ, ПЮГБХБЮЧРЯЪ ХЛЕММН Б ЫЕКНВМНИ ЯПЕДЕ РНКЯРНИ ЙХЬЙХ). щРНР ДЕПЛЮРНГ МЮ НЯМНБЮМХХ ЙКХМХВЕЯЙНИ ЙЮПРХМШ, РЕВЕМХЪ Х ПЕГСКЭРЮРНБ АЮЙРЕПХНКНЦХВЕЯЙХУ ХЯЯКЕДНБЮМХИ НРМНЯЪР Й ПЮГМНБХДМНЯРЪЛ ЯРПЕОРНЙНЙЙНБНЦН ХЛОЕРХЦН. лЕФДС РЕЛ, ОН МЮЬХЛ ДЮММШЛ, ХГ НВЮЦНБ ОНПЮФЕМХЪ БШЯЕБЮЧР Х ОЮРНЦЕММШЕ ЯРЮТХКНЙНЙЙХ.
уЮПЮЙРЕПМН ЯБНЕНАПЮГМНЕ ОНПЮФЕМХЕ ЙНФХ ЪЦНДХЖ, БМСРПЕММЕИ Х ГЮДМЕИ ОНБЕПУМНЯРХ АЕДЕП, ОПНЛЕФМНЯРХ, ЦЕМХРЮКХИ Б БХДЕ ЯКЕЦЙЮ ОКНРМНБЮРШУ МЮ НЫСОЭ ОЮОСК ЯХМЧЬМН-ЙПЮЯМНЦН ЖБЕРЮ ПЮГЛЕПНЛ Я ЦНПНЬХМС. мЮ ОНБЕПУМНЯРХ ХУ БНГМХЙЮЧР ТКХЙРЕМШ, ЙНРНПШЕ АШЯРПН БЯЙПШБЮЧРЯЪ Я НАПЮГНБЮМХЕЛ ЩПНГХИ Х ЙНПНВЕЙ. рХОХВМШ ПЮЯОПНЯРПЮМЕМХЕ ЯШОХ ОН ОЕПХТЕПХХ Х НЯРПНБНЯОЮКХРЕКЭМШЕ ЪБКЕМХЪ БНЙПСЦ ОЮОСК.
б МЮВЮКЕ ЯБНЕЦН ПЮГБХРХЪ ЩКЕЛЕМРШ ЯШОХ МЮОНЛХМЮЧР ЯХТХКХРХВЕЯЙХЕ ОЮОСКШ, МН НРКХВЮЧРЯЪ НР МХУ НРЯСРЯРБХЕЛ БШЯШОЮМХИ МЮ ЯКХГХЯРШУ НАНКНВЙЮУ Х ДПСЦХУ ХГЛЕМЕМХИ, УЮПЮЙРЕПМШУ ДКЪ ЯХТХКХЯЮ, АШЯРПШЛ ЩПНГХПНБЮМХЕЛ ОЮОСК Х МЮКХВХЕЛ ОН ХУ ОЕПХТЕПХХ НАНДЙЮ НРЯКНХБЬЕЦНЯЪ ПНЦНБНЦН ЯКНЪ. пЕЬЮЧР, НДМЮЙН, ПЕГСКЭРЮРШ ХЯЯКЕДНБЮМХЪ НВЮЦНБ ОНПЮФЕМХЪ МЮ АКЕДМСЧ РПЕОНМЕЛС Х ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ ЙПНБХ. оПХ ОПЮБХКЭМНЛ СУНДЕ Х ПЮЖХНМЮКЭМНИ МЮПСФМНИ ДЕГХМТХЖХПСЧЫЕИ РЕПЮОХХ ГЮАНКЕБЮМХЕ АШЯРПН ОПНУНДХР.
бСКЭЦЮПМЮЪ ЩЙРХЛЮ ЪБКЪЕРЯЪ ЪГБЕММНИ ТНПЛНИ ЯРПЕОРНДЕПЛХХ, МН ОПХ ЛХЙПНАХНКНЦХВЕЯЙХУ ХЯЯКЕДНБЮМХЪУ ХМНЦДЮ НАМЮПСФХБЮЧР ЯЛЕЬЮММСЧ ЯРПЕОРН-ЯРЮТХКНЙНЙЙНБСЧ ТКНПС. гЮАНКЕБЮМХЧ ЯОНЯНАЯРБСЕР ЯМХФЕМХЕ НАЫЕИ ПЕЮЙРХБМНЯРХ НПЦЮМХГЛЮ ПЕАЕМЙЮ БЯКЕДЯРБХЕ ОЕПЕМЕЯЕММШУ ХМТЕЙЖХНММШУ (ЙНПЭ, БЕРПЪМЮЪ НЯОЮ, ЙНЙКЧЬ, ЙХЬЕВМШЕ ХМТЕЙЖХХ) Х ДПСЦХУ РЪФЕКШУ НАЫХУ ГЮАНКЕБЮМХИ (АНКЕГМХ ЙПНБХ, МЮПСЬЕМХЪ НАЛЕМЮ БЕЫЕЯРБ, ЯЮУЮПМШИ ДХЮАЕР, ЦХОНБХРЮЛХМНГШ, ПЮЯЯРПНИЯРБЮ ОХРЮМХЪ). хЦПЮЧР ПНКЭ МЕДНЯРЮРНВМШИ ЦХЦХЕМХВЕЯЙХИ СУНД ГЮ ЙНФЕИ, ОНБПЕФДЕМХЕ, ГЮЦПЪГМЕМХЕ, ХМТХЖХПНБЮМХЕ ЕЕ ОПХ ПЮЯВЕЯЮУ (СЙСЯШ МЮЯЕЙНЛШУ Х ЯХКЭМН ГСДЪЫХЕ ДЕПЛЮРНГШ).
яХЛОРНЛШ. вЮЫЕ БЯЕЦН БШЯШОЮМХЪ Б ЙНКХВЕЯРБЕ 1-2, Ю ХМНЦДЮ ДН 10-15 Х АНКЕЕ МЮВХМЮЧРЯЪ МЮ МХФМХУ ЙНМЕВМНЯРЪУ, ЪЦНДХЖЮУ, ПЕФЕ МЮ РСКНБХЫЕ Х БЕПУМХУ═ ЙНМЕВМНЯРЪУ. бМЮВЮКЕ БНГМХЙЮЧР ТКХЙРЕМШ, ОСЯРСКШ ХКХ НЦПЮМХВЕММШИ АНКЕГМЕММШИ ХМТХКЭРПЮР. гЮРЕЛ НАПЮГСЕРЯЪ ФЕКРНБЮРН-АСПЮЪ ЙНПЙЮ, ОНД ЙНРНПНИ ХЛЕЕРЯЪ ЪГБЮ, ДНЯРХЦЮЧЫЮЪ ХМНЦДЮ ОНДЙНФМНИ ЙКЕРВЮРЙХ (ОПХ ЩЙРХЛЕ ОНД ЩОХДЕПЛХЯНЛ ПЮЯОНКНФЕМ ОСГШПЭ, Ю БНЯОЮКХРЕКЭМШИ ОПНЖЕЯЯ Б ДЕПЛЕ ГЮЙЮМВХБЮЕРЯЪ ПЮЯОЮДНЛ). ъГБЮ ЛЮКНАНКЕГМЕММЮ, ХЛЕЕР НБЮКЭМСЧ ХКХ ЙПСЦКСЧ ТНПЛС, ЛЪЦЙХЕ ЦХОЕПЕЛХПНБЮММШЕ, МЕЯЙНКЭЙН НРЕВМШЕ ЙПЮЪ, ЙПНБНРНВЮЫЕЕ ДМН Х ЯКХГХЯРН-ЦМНИМНЕ НРДЕКЪЕЛНЕ.
гЮАНКЕБЮМХЕ ОПНРЕЙЮЕР РНПОХДМН. б РЕВЕМХЕ МЕЯЙНКЭЙХУ МЕДЕКЭ ЪГБШ НВХЫЮЧРЯЪ НР ЦМНЪ Х ГЮФХБЮЧР ОНБЕПУМНЯРМШЛ, Ю ХМНЦДЮ Х АНКЕЕ ЦКСАНЙХЛ ПСАЖНЛ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ. оПХ ХЛОЕРХЦН РЕВЕМХЕ АНКЕЕ НЯРПНЕ, ЪГБШ Х ПСАЖШ МЕ НАПЮГСЧРЯЪ. тСПСМЙСК НРКХВЮЕРЯЪ БШПЮФЕММНИ АНКЕГМЕММНЯРЭЧ, ОНЯКЕ БЯЙПШРХЪ ХМТХКЭРПЮРЮ НРУНДХР ЯРЕПФЕМЭ. оПХ ЙНККХЙБЮРХБМНЛ РСАЕПЙСКЕГЕ РЕВЕМХЕ АНКЕЕ БЪКНЕ, МЕР НЯРПНБНЯОЮКХРЕКЭМШУ ЪБКЕМХИ Х ОСЯРСК, ПСАЖШ ХЛЕЧР ЯНЯНВЙНБШИ, ЛНЯРНБХДМШИ УЮПЮЙРЕП, ПЕГСКЭРЮРШ ОПНА Я РСАЕПЙСКХМНЛ ОНКНФХРЕКЭМШЕ. с ЯХТХКХРХВЕЯЙНИ ЩЙРХЛШ АНКЕЕ ОКНРМШЕ ЙПЮЪ, ОН ОЕПХТЕПХХ НРЯСРЯРБСЕР НАНДНЙ НРЯКНХБЬЕЦНЯЪ ПНЦНБНЦН ЯКНЪ, ХЛЕЧРЯЪ ДПСЦХЕ ОПХГМЮЙХ, УЮПЮЙРЕПМШЕ ДКЪ ЯХТХКХЯЮ, ПЕГСКЭРЮРШ ЯЕПНКНЦХВЕЯЙХУ ПЕЮЙЖХИ ЙПНБХ ОНКНФХРЕКЭМШЕ.
с ДЕРЕИ ОЕПБШУ ДБСУ КЕР ФХГМХ, ПЕГЙН НЯКЮАКЕММШУ Х ХЯРНЫЕММШУ БЯКЕДЯРБХЕ ОЕПЕМЕЯЕММШУ ХМТЕЙЖХНММШУ Х НАЫХУ ГЮАНКЕБЮМХИ, ЛНФЕР БНГМХЙМСРЭ ЯБНЕНАПЮГМЮЪ ТНПЛЮ ЩЙРХЛШ, РЮЙ МЮГШБЮЕЛЮЪ ЯБЕПКЪЫЮЪ, ХКХ ОПНАНДЮЧЫЮЪ, ОПНМХГШБЮЧЫЮЪ ЩЙРХЛЮ. б ПЮГБХРХХ ОНЯКЕДМЕИ БЮФМНЕ ГМЮВЕМХЕ ХЛЕЕР ХМТЕЙЖХЪ ЙХЬЕВМНИ Х ЯХМЕЦМНИМНИ ОЮКНВЙЮЛХ. щРЮ БЕЯЭЛЮ РЪФЕКЮЪ ПЮГМНБХДМНЯРЭ ЯНОПНБНФДЮЕРЯЪ МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, ОНБШЬЕММНИ РЕЛОЕПЮРСПНИ, СБЕКХВЕМХЕЛ ПЕЦХНМЮПМШУ КХЛТЮРХВЕЯЙХУ СГКНБ. ъГБШ МЕАНКЭЬХЕ, БЕКХВХМНИ НР ЦНПНЬХМШ ДН КЕЯМНЦН НПЕУЮ, ЦКСАНЙН БМЕДПЪЧРЯЪ Б ДЕПЛС, Ю ХМНЦДЮ Б ОНДЙНФМСЧ ФХПНБСЧ ЙКЕРВЮРЙС, ПЕГЙН АНКЕГМЕММШ, ДМН ХУ ОНЙПШРН ЯКХГХЯРН-ЦМНИМШЛ, ХМНЦДЮ ЙПНБЪМХЯРШЛ НРДЕКЪЕЛШЛ. оПНЦМНГ ГЮАНКЕБЮМХЪ, Б ОПНЬКНЛ ЯНЛМХРЕКЭМШИ, Б МЮЯРНЪЫЕЕ БПЕЛЪ ГМЮВХРЕКЭМН СКСВЬХКЯЪ Б ЯБЪГХ Я ХЯОНКЭГНБЮМХЕЛ ЮМРХАХНРХЙНБ Х ПЮГКХВМШУ ЛЕРНДНБ МЕЯОЕЖХТХВЕЯЙНИ РЕПЮОХХ.
пНФЮ - НЯРПНЕ ПЕЖХДХБХПСЧЫЕЕ ХМТЕЙЖХНММНЕ ГЮАНКЕБЮМХЕ ЙНФХ Х ОНДЙНФМНИ ЙКЕРВЮРЙХ, БШГШБЮЕЛНЕ ЯРПЕОРНЙНЙЙНЛ. хМЙСАЮЖХНММШИ ОЕПХНД НР МЕЯЙНКЭЙХУ ВЮЯНБ ДН ДБСУ ДМЕИ. б ДЕРЯЙНЛ БНГПЮЯРЕ ГЮАНКЕБЮМХЕ ОПНРЕЙЮЕР РЪФЕКН, НЯНАЕММН С МНБНПНФДЕММШУ Х ДЕРЕИ ОЕПБШУ 3 ЛЕЯЪЖЕБ ФХГМХ. бУНДМШЛХ БНПНРЮЛХ ДКЪ ХМТЕЙЖХХ С МНБНПНФДЕММШУ ОНВРХ БЯЕЦДЮ ЯКСФХР ОСОНВМЮЪ ПЮМЙЮ, ПЕФЕ НАКЮЯРЭ ЦЕМХРЮКХИ Х НЙПСФМНЯРХ ЮМЮКЭМНЦН НРБЕПЯРХЪ. нДМЮЙН ЯРПЕОРНЙНЙЙ ЛНФЕР ОПНМХЙМСРЭ Б ЙНФС Х ЦЕЛЮРНЦЕММШЛ ОСРЕЛ ХГ НВЮЦЮ ХМТЕЙЖХХ МЮ ЙНФЕ ХКХ, ПЕФЕ, ХГ ЯКХГХЯРШУ НАНКНВЕЙ ПНРНБНИ ОНКНЯРХ Х МНЯЮ. гЮАНКЕБЮМХЧ ЯОНЯНАЯРБСЕР ЙНМРЮЙР ПЕАЕМЙЮ Я БПЮВЮЛХ, ЛЕДХЖХМЯЙХЛХ ЯЕЯРПЮЛХ, ЮЙСЬЕПЙЮЛХ, ЛЮРЕПЪЛХ, ЯРПЮДЮЧЫХЛХ ЯРПЕОРНЙЙНБШЛХ ГЮАНКЕБЮМХЪЛХ, Б РНЛ ВХЯКЕ ЮМЦХМЮЛХ.
пНФХЯРНЕ БНЯОЮКЕМХЕ С МНБНПНФДЕММШУ ПЮГБХБЮЕРЯЪ НЯРПН. б НАКЮЯРХ ОСОЙЮ ОНЪБКЪЕРЯЪ ПНГНБН-ЙПЮЯМНЕ ОЪРМН Я МЕВЕРЙХЛХ ЦПЮМХЖЮЛХ, ОКНРМНЕ Х РЕОКНЕ МЮ НЫСОЭ. нВЕМЭ АШЯРПН БНЯОЮКХРЕКЭМШЕ ЪБКЕМХЪ ПЮЯОПНЯРПЮМЪЧРЯЪ МЮ МХФМЧЧ ВЮЯРЭ ФХБНРЮ, НАКЮЯРЭ ЦЕМХРЮКХИ, МХФМХЕ ЙНМЕВМНЯРХ, ГЮРЕЛ МЮ ЦПСДЭ, ЯОХМС, ПЕФЕ МЮ КХЖН. уЮПЮЙРЕПМЮ МЕСДЕПФХЛЮЪ ЯЙКНММНЯРЭ Й ЛХЦПЮЖХХ, Х ОНЩРНЛС ЦНБНПЪР Н «АПНДЪВЕИ», ХКХ «ОСРЕЬЕЯРБСЧЫЕИ», ПНФЕ. б НРКХВХЕ НР ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ Х БГПНЯКШУ С МНБНПНФДЕММШУ, НЯНАЕММН Б ОЕПБШЕ 2 МЕДЕКХ ФХГМХ, ЙПЮЯМНРЮ Б НВЮЦЮУ ПНФХ НАШВМН ЛЕМЕЕ БШПЮФЕМЮ (ХГ-ГЮ МЮКХВХЪ ТХГХНКНЦХВЕЯЙНИ ЩПХРЕЛШ), МН АНКЕЕ ГЮЛЕРМШ БНЯОЮКХРЕКЭМШИ НРЕЙ Х ХМТХКЭРПЮЖХЪ ДЕПЛШ Х ОНДЙНФМНИ ЙКЕРВЮРЙХ.
гЮАНКЕБЮМХЕ БЯЕЦДЮ ОПНРЕЙЮЕР Я МЮПСЬЕМХЕЛ НАЫЕЦН ЯНЯРНЪМХЪ ПЕАЕМЙЮ, НДМЮЙН Б ЯЮЛНЛ МЮВЮКЕ АНКЕГМХ РЕЛОЕПЮРСПЮ ЛНФЕР АШРЭ МНПЛЮКЭМНИ ХКХ ЯСАТЕАПХКЭМНИ (ДН 37,1-37,3°я), Ю С МЕДНМНЬЕММШУ ДЕРЕИ Я ЪБКЕМХЪЛХ ЦХОНРПНТХХ ДЮФЕ ЛНФЕР ПЮГБХРЭЯЪ ЦХОНРЕПЛХЪ. с ЙПЕОЙХУ ФЕ МНБНПНФДЕММШУ, Я УНПНЬХЛ ОХРЮМХЕЛ, РЕЛОЕПЮРСПЮ ЯПЮГС ОНБШЬЮЕРЯЪ ДН 39-40°я. оНЪБКЪЕРЯЪ Х МЮПЮЯРЮЕР ХМРНЙЯХЙЮЖХЪ, ПЕАЕМНЙ ЯРЮМНБХРЯЪ БЪКШЛ, ЯНМКХБШЛ, НРЙЮГШБЮЕРЯЪ НР ЦПСДХ, С МЕЦН БНГМХЙЮЧР ВЮЯРШЕ ЯПШЦХБЮМХЪ, ПБНРШ, РЮУХЙЮПДХЪ. пЮГБХБЮЧРЯЪ ЪБКЕМХЪ МЕТПНГН-МЕТПХРЮ Х РЮЙХЕ ЯЕОРХВЕЯЙХЕ НЯКНФМЕМХЪ, ЙЮЙ ЦМНИМШИ НРХР, АПНМУНОМЕБЛНМХЪ, ОЕПХРНМХР, ЦЕОЮРХР, ЛЕМХМЦХР (ОПХ ПНФЕ КХЖЮ).
хМНЦДЮ РЕВЕМХЕ ГЮАНКЕБЮМХЪ НЯНАЕММН РЪФЕКНЕ - БКЮФМНЕ ЦЮМЦПЕМНГМНЕ ПНФХЯРНЕ БНЯОЮКЕМХЕ МЮ СВЮЯРЙЮУ Я ПШУКНИ ОНДЙНФМНИ ФХПНБНИ ЙКЕРВЮРЙНИ (ОНКНБНИ ВКЕМ, ЛНЬНМЙЮ, АНКЭЬХЕ ОНКНБШЕ ЦСАШ, БЕЙХ), ЦДЕ БНГМХЙЮЧР ОСГШПХ Х ОНДЙНФМШЕ ЮАЯЖЕЯЯШ МЮ АЮЦПНБН-ЙПЮЯМНЛ ХКХ ЯХМЧЬМН-РЕЛМНЛ ТНМЕ Я ОНЯКЕДСЧЫХЛ ПЮЯОЮДНЛ ЦКСАФЕКЕФЮЫХУ РЙЮМЕИ. цЮМЦПЕМНГМНЕ ПНФХЯРНЕ БНЯОЮКЕМХЕ НАСЯКНБКХБЮЕР БРНПХВМНЕ ХМТХЖХПНБЮМХЕ (ЯХЛАХНГ бЕМЯЮМЮ, ЯХМЕЦМНИМЮЪ ОЮКНВЙЮ). нВЕМЭ ПЕДЙН ПНФЮ ЛНФЕР ОНПЮФЮРЭ ЯКХГХЯРШЕ НАНКНВЙХ Х ОПХБЕЯРХ Й НРЕЙС ЦНПРЮМХ. с ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ РЕВЕМХЕ МЕЯЙНКЭЙН КЕЦВЕ, УНРЪ РЮЙФЕ НАЫЕЕ ЯНЯРНЪМХЕ ПЕГЙН МЮПСЬЕМН. с ПЪДЮ ДЕРЕИ Б МЮВЮКЕ АНКЕГМХ КХУНПЮДЙС (РЕЛОЕПЮРСПЮ ДН 39-40°я) ЯНОПНБНФДЮЧР АПЕД Х ЙНЛЮРНГМНЕ ЯНЯРНЪМХЕ.
оПХ ПНФЕ НЦПЮМХВЕММЮЪ, АНКЕГМЕММЮЪ, НРЕВМЮЪ ЙПЮЯМНРЮ ПЮЯОПНЯРПЮМЪЕРЯЪ МЮ ЯНЯЕДМХЕ СВЮЯРЙХ ЙНФХ Б БХДЕ «ЪГШЙНБ ОКЮЛЕМХ». оНЯРЕОЕММН Б ЖЕМРПЕ ОПНЖЕЯЯ СЦЮЯЮЕР, МН ПЮЯОНКГЮЕРЯЪ ОН ОЕПХТЕПХХ, Ю ГЮРЕЛ ЩПХРЕЛЮ АКЕДМЕЕР, МЮВХМЮЕРЯЪ ЬЕКСЬЕМХЕ Х МЮЯРСОЮЕР БШГДНПНБКЕМХЕ. йПНЛЕ ЩПХРЕЛЮРНГМНИ, АШБЮЧР БЕГХЙСКЕГМШЕ Х АСККЕГМШЕ ТНПЛШ ПНФХ Я НАПЮГНБЮМХЕЛ МЮ ЩПХРЕЛЮРНГМН-НРЕВМНЛ ТНМЕ ОСГШПЭЙНБ Х ОСГШПЕИ. оПХ ЦЮМЦПЕМНГМНИ ТНПЛЕ (ВЮЯРН ОПХ ЯЮУЮПМНЛ ДХЮАЕРЕ) ОПНЦМНГ МЕАКЮЦНОПХЪРМШИ. тКЕЦЛНМНГМЮЪ ПНФЮ Я НАПЮГНБЮМХЕЛ ЮАЯЖЕЯЯНБ Х ТКЕЦЛНМ ВЮЫЕ КНЙЮКХГСЕРЯЪ МЮ КХЖЕ. яКЕДСЕР ОНЛМХРЭ Н БНГЛНФМНЯРХ НЯКНФМЕМХИ С ДЕРЕИ Б БХДЕ ЯЕПДЕВМН-ЯНЯСДХЯРНИ МЕДНЯРЮРНВМНЯРХ, ОНПЮФЕМХЪ ОНВЕЙ, КЕЦЙХУ, ГПХРЕКЭМНЦН МЕПБЮ, БЕМНГМШУ РПНЛАНГНБ ТКЕЦЛНМ Б НАКЮЯРХ ЦКЮГМХЖ, БШОЮДЕМХЪ БНКНЯ НЯНАЕММН ОПХ КНЙЮКХГЮЖХХ ПНФХ МЮ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ.
пНФХЯРНЕ БНЯОЮКЕМХЕ ВЮЯРН ПЕЖХДХБХПСЕР. оНЩРНЛС ДКЪ ОПНТХКЮЙРХЙХ ПЕЖХДХБНБ МЕНАУНДХЛН СЯРПЮМЪРЭ РЮЙХЕ ОПЕДПЮЯОНКЮЦЮЧЫХЕ ТЮЙРНПШ, ЙЮЙ УПНМХВЕЯЙХЕ МЮЦМНХРЕКЭМШЕ ОПНЖЕЯЯШ, ПЮЯВЕЯШ, РПЕЫХМШ МЮ ЙНФЕ, ПЮГКХВМШЕ РПЮБЛШ Х Р. Д. оПНЦМНГ С ДЕРЕИ ЯРЮПЬЕЦН БНГПЮЯРЮ НАШВМН УНПНЬХИ ОПХ ЯБНЕБПЕЛЕММНИ ДХЮЦМНЯРХЙЕ Х ПЮЖХНМЮКЭМНЛ КЕВЕМХХ ЮМРХАХНРХЙЮЛХ. с МНБНПНФДЕММШУ Х ЛЮКЕМЭЙХУ ДЕРЕИ Б ОПНЬКШЕ ЦНДШ ХЯУНД АШК БЯЕЦДЮ НВЕМЭ РЪФЕКШЛ, С АНКЭЬХМЯРБЮ ВЕПЕГ МЕЯЙНКЭЙН ДМЕИ МЮЯРСОЮК КЕРЮКЭМШИ ХЯУНД, МН Б МЮЯРНЪЫЕЕ БПЕЛЪ ЯНБПЕЛЕММШЕ ЛЕРНДШ РЕПЮОХХ ГМЮВХРЕКЭМН СКСВЬХКХ ОПНЦМНГ.
кЕВЕМХЕ ЯРПЕОРНДЕПЛХИ. оПХ БШПЮФЕММНЛ МЮПСЬЕМХХ НАЫЕЦН ЯНЯРНЪМХЪ, ЯНОПНБНФДЮЧЫЕЛЯЪ БШЯНЙНИ РЕЛОЕПЮРСПНИ, КЕИЙНЖХРНГНЛ, СБЕКХВЕМХЕЛ янщ, КХЛТЮМЦХРНЛ, КХЛТЮДЕМХРНЛ, АНКЭМШЛ Я ПЮЯОПНЯРПЮМЕММШЛ, РНПОХДМН РЕЙСЫХЛ ХЛОЕРХЦН, ОНБЕПУМНЯРМШЛ ОЮМЮПХЖХЕЛ, ЩЙРХЛНИ, ПНФЕИ МЕНАУНДХЛН ОПХЛЕМЪРЭ ЮМРХАХНРХЙХ Я СВЕРНЛ ПЕГСКЭРЮРНБ ЮМРХАХНРХЙНЦПЮЛЛШ. нДМЮЙН ЕЫЕ ДН ОНКСВЕМХЪ ПЕГСКЭРЮРНБ АЮЙРЕПХНКНЦХВЕЯЙНЦН ХЯЯКЕДНБЮМХЪ ББХДС ВЮЯРНИ ПЕГХЯРЕМРМНЯРХ ЯРПЕОРНЙНЙЙНБ Й ПЪДС ЮМРХАХНРХЙНБ ЖЕКЕЯННАПЮГМН ЯПЮГС ФЕ МЮГМЮВЮРЭ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ ХКХ ЮМРХАХНРХЙХ ПЕГЕПБЮ (КХМЙНЛХЖХМ, ЖЕОНПХМ, ЦЕМРЮЛХЖХМЮ ЯСКЭТЮР, ТСГХДХМ-МЮРПХИ Х ДП.). нДМНБПЕЛЕММН МЮГМЮВЮЧР ХМЗЕЙЖХХ ЦЮЛЛЮ-ЦКНАСКХМЮ ХКХ ОНКХЦКНАСКХМЮ, БХРЮЛХМШ ю, я, ЦПСООШ б. оПХ ЩЙРХЛЮУ, НЯНАЕММН ОПНАНДЮЧЫХУ, Ю РЮЙФЕ ОПХ ПНФХЯРНЛ БНЯОЮКЕМХХ ОПХЛЕМЪЧР (ОН ОНЙЮГЮМХЪЛ) РПЮМЯТСГХХ ЙПНБХ, ОКЮГЛШ, БКХБЮМХЪ ЮКЭАСЛХМЮ, ЯЕПДЕВМШЕ ЯПЕДЯРБЮ, СКЭРПЮТХНКЕРНБШЕ НАКСВЕМХЪ. мЕНАУНДХЛН НЦПЮМХВХБЮРЭ Б ОХЫЕ СЦКЕБНДШ, РЮЙ ЙЮЙ ХУ ХГАШРНЙ ЯОНЯНАЯРБСЕР ПНЯРС ЙНЙЙНБНИ ТКНПШ.
мЮПСФМНЕ КЕВЕМХЕ. оПХ НАШВМШУ ТНПЛЮУ ХЛОЕРХЦН ОСГШПХ Х ОСЯРСКШ БЯЙПШБЮЧР Я ОНЯКЕДСЧЫХЛ ЯЛЮГШБЮМХЕЛ 2-3 ПЮГЮ Б ДЕМЭ 2% ПЮЯРБНПНЛ ЛЕРХКЕМНБНЦН ЯХМЕЦН ХКХ АПХККХЮМРНБНЦН ГЕКЕМНЦН МЮ 40-70 % ЯОХПРЕ (ОПХ КНЙЮКХГЮЖХХ ХЛОЕРХЦН Б НАКЮЯРХ ЯЙКЮДНЙ ХГ-ГЮ ПЮГДПЮФЮЧЫЕЦН БКХЪМХЪ ЯОХПРЮ КСВЬЕ ОНКЭГНБЮРЭЯЪ 2% БНДМШЛ ПЮЯРБНПНЛ ЩРХУ ЙПЮЯНЙ). мЮЯКНЕМХЪ ЙНПНЙ Б НАКЮЯРХ БНКНЯХЯРНИ ВЮЯРХ ЦНКНБШ СДЮКЪЧР 2 % ЯЮКХЖХКНБШЛ БЮГЕКХМНЛ, Ю МЮ ДПСЦХУ СВЮЯРЙЮУ ЙНФХ ОПХЛЕМЪЧР 2 % АЕКСЧ ХКХ ФЕКРСЧ ПРСРМСЧ ЛЮГЭ Б ЯНВЕРЮМХХ Я АНПМНИ ЙХЯКНРНИ (2-3%) Х ПЕГНПЖХМНЛ (1 %), Ю РЮЙФЕ 5-10% МЮТРЮКЮМНБСЧ ОЮЯРС. хМНЦДЮ ЩТТЕЙРХБМЮ 2-3 % ЛЮГЭ Я АПХККХЮМРНБШЛ ГЕКЕМШЛ ХКХ ЛЕРХКЕМНБШЛ ЯХМХЛ. мЕ ЯКЕДСЕР МЮГМЮВЮРЭ ЛЮГХ, ЯНДЕПФЮЫХЕ ЮМРХАХНРХЙХ Х ЯСКЭТЮМХКЮЛХДШ, РЮЙ ЙЮЙ ХУ МЮПСФМНЕ ОПХЛЕМЕМХЕ ЛНФЕР ОПХБЕЯРХ Й ЮККЕПЦХВЕЯЙНЛС ДЕПЛЮРХРС. рЮЙФЕ МЕФЕКЮРЕКЭМШ ЛЮГХ Я ЙНПРХЙНЯРЕПНХДМШЛХ ЦНПЛНМЮЛХ Б ЯНВЕРЮМХХ Я ЮМРХАХНРХЙЮЛХ (ЦХНЙЯХГНМ). бЮГЕКХМ ЛНФЕР БШГБЮРЭ ПЮГДПЮФЕМХЕ ЙНФХ, ОНЩРНЛС ОПЕДОНВРХРЕКЭМЮ ЛЮГЕБЮЪ НЯМНБЮ Б БХДЕ КЮМНКХМЮ (50%), ОЕПЯХЙНБНЦН ЛЮЯКЮ Х БНДШ (ОН 25%).
оПХ ОЮОСКН-ЩПНГХБМНИ ЯРПЕОРНДЕПЛХХ МЕНАУНДХЛШ УНПНЬХИ СУНД ГЮ ПЕАЕМЙНЛ Х ОПЮБХКЭМНЕ ОЕКЕМЮМХЕ. мЮПСФМН ОПХЛЕМЪЧР 1-2 % БНДМШЕ ПЮЯРБНПШ ХКХ ЛЮГХ Я АПХККХЮМРНБШЛ ГЕКЕМШЛ, ЛЕРХКЕМНБШЛ ЯХМХЛ, ОПХ МЮЯКНЕМХХ ЙНПНЙ - МЮТРЮКЮМНБСЧ ЛЮГЭ (2-3%). оПХ ГЮСЬМНИ ЯРПЕОРНДЕПЛХХ ОНЙЮГЮМЮ 5% ЯЕПМЮЪ ЛЮГЭ, РПЕЫХМШ ЯХЯРЕЛЮРХВЕЯЙХ, Б РЕВЕМХЕ 2-3 МЕДЕКЭ, НАПЮАЮРШБЮЧР 2 % ПЮЯРБНПНЛ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. гЮЕДШ ЯЛЮГШБЮЧР 1-2 % БНДМШЛ, Ю ВЕПЕГ 5-7 ДМЕИ ЯОХПРНБШЛ (МЮ 70 % ЯОХПРЕ), ПЮЯРБНПНЛ АПХККХЮМРНБНЦН ГЕКЕМНЦН ХКХ 2-5 % ПЮЯРБНПНЛ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. сОНПМН ОПНРЕЙЮЧЫХЕ ГЮЕДШ ОПХФХЦЮЧР ОЮКНВЙНИ ЮГНРМНЙХЯКНЦН ЯЕПЕАПЮ. мЮПСФМНЕ КЕВЕМХЕ ОПХ ЩЙРХЛЮУ РЮЙНЕ ФЕ, ЙЮЙ ОПХ ХЛОЕРХЦН, Ю ОПХ ПНФХЯРНЛ БНЯОЮКЕМХХ С ДЕРЕИ ЕЦН МЕ ОПХЛЕМЪЧР. б МЕЙНРНПШУ ЯКСВЮЪУ ОПХ ПНФЕ МЮГМЮВЮЧР стн ЯСАЩПХРЕЛМШЛХ ХКХ ЩПХРЕЛМШЛХ ДНГЮЛХ.
оПНТХКЮЙРХЙЮ ОХНДЕПЛХИ. нЯНАЕММН БЮФМЮ ОПНТХКЮЙРХЙЮ ЯРЮТХКНДЕПЛХХ Х ПНФХЯРНЦН БНЯОЮКЕМХЪ С МНБНПНФДЕММШУ, ЙНРНПСЧ ОПНБНДЪР ЙЮЙ Б ЮМРЕМЮРЮКЭМНЛ, РЮЙ Б ХМРПЮМЮРЮКЭМНЛ Х ОНЯРМЮРЮКЭМНЛ ОЕПХНДЮУ.
юМРЕМЮРЮКЭМЮЪ ОПНТХКЮЙРХЙЮ ЦМНИМХВЙНБШУ ГЮАНКЕБЮМХИ ГЮЙКЧВЮЕРЯЪ Б ОНБШЬЕМХХ МЕЯОЕЖХТХВЕЯЙНЦН ХЛЛСМХРЕРЮ АЕПЕЛЕММШУ ОСРЕЛ ОПЮБХКЭМНЦН ПЕФХЛЮ РПСДЮ, НРДШУЮ, ЯМЮ, АНДПЯРБНБЮМХЪ, ОХРЮМХЪ. оХЫЮ АЕПЕЛЕММШУ ДНКФМЮ АШРЭ ОНКМНЖЕММНИ, ДНЯРЮРНВМН ЙЮКНПХИМНИ, ЯЛЕЬЮММНИ (ЛНКНВМН-ПЮЯРХРЕКЭМЮЪ Х ЛЪЯМЮЪ), АНЦЮРНИ ЛХМЕПЮКЭМШЛХ ЯНКЪЛХ Х БХРЮЛХМЮЛХ. б ФЕМЯЙХУ ЙНМЯСКЭРЮЖХЪУ ОПХ РЫЮРЕКЭМНЛ НАЯКЕДНБЮМХХ АЕПЕЛЕММШУ ЯОЕЖХЮКХЯРЮЛХ (ЮЙСЬЕП-ЦХМЕЙНКНЦ, РЕПЮОЕБР, ДЕПЛЮРНБЕМЕПНКНЦ, КЮПХМЦНКНЦ, ЯРНЛЮРНКНЦ) Х БШЪБКЕМХХ С МХУ НЯРПШУ ХКХ УПНМХВЕЯЙХУ БНЯОЮКХРЕКЭМШУ ГЮАНКЕБЮМХИ (ТСПСМЙСКШ, ЮАЯЖЕЯЯШ, ОЮПНМХУХХ Х ДПСЦХЕ ТНПЛШ ОХНДЕПЛХХ, ЯХМСЯХРШ, ПХМХРШ, ЦХМЦХБХРШ, ЯРНЛЮРХРШ, РНМГХККХРШ, ЙЮПХЕЯ ГСАНБ, НРХРШ, УНКЕЖХЯРХРШ, ОХЕКНЖХЯРХРШ Х ДПСЦХЕ) МЕНАУНДХЛЮ ЯЮМЮЖХЪ ЩРХУ НВЮЦНБ ХМТЕЙЖХХ. оПНТХКЮЙРХЙНИ ЯРЮТХКНДЕПЛХХ С МНБНПНФДЕММШУ ЪБКЪЕРЯЪ ЯЮМХРЮПМН-ОПНЯБЕРХРЕКЭМЮЪ ПЮАНРЮ Я ЛЮРЕПЪЛХ ЙЮЙ Б ЮМРЕМЮРЮКЭМНЛ, РЮЙ Х ОНЯРМЮРЮКЭМНЛ ОЕПХНДЮУ, ГМЮЙНЛЪЫЮЪ ХУ Я ЙКХМХВЕЯЙХЛХ ТНПЛЮЛХ ОХНДЕПЛХХ Х ЛЕПЮЛХ ОПНТХКЮЙРХЙХ.
оНЯЙНКЭЙС ВЮЫЕ БЯЕЦН ЯРЮТХКНДЕПЛХХ С МНБНПНФДЕММШУ БНГМХЙЮЧР ХГ-ГЮ МЮПСЬЕМХЪ ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ Б ПНДХКЭМШУ ДНЛЮУ, МЕОПЮБХКЭМНИ НАПЮАНРЙХ ПСЙ ОЕПЯНМЮКЮ, МЕПЮЖХНМЮКЭМНИ ДЕГХМТЕЙЖХХ ОПЕДЛЕРНБ НАХУНДЮ (АЕКЭЕ, ОНЯСДЮ, УЮКЮРШ, ЛЮЯЙХ Х Р. Д.), МЕЯБНЕБПЕЛЕММНИ ХГНКЪЖХХ АНКЭМШУ ДЕРЕИ Х ЛЮРЕПЕИ, Ю РЮЙФЕ ББХДС ЬХПНЙНЦН═ ПЮЯОПНЯРПЮМЕМХЪ ЯПЕДХ ОЕПЯНМЮКЮ МНЯХРЕКЭЯРБЮ ОЮРНЦЕММШУ БШЯНЙНБХПСКЕМРМШУ, ОНКХПЕГХЯРЕМРМШУ Й ЮМРХАХНРХЙЮЛ ЬРЮЛЛНБ ЯРЮТХКНЙНЙЙЮ, ЯНБЕПЬЕММН МЕНАУНДХЛШ ЯРПНЦНЕ ЯНАКЧДЕМХЕ БЯЕУ ГБЕМЭЕБ ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ Б ПНДХКЭМШУ ДНЛЮУ, ЯХЯРЕЛЮРХВЕЯЙНЕ НАЯКЕДНБЮМХЕ ХУ ЯНРПСДМХЙНБ Я ЯЮМЮЖХЕИ НВЮЦНБ ОХНЙНЙЙНБНИ ХМТЕЙЖХХ.
кХЖ, ЯРПЮДЮЧЫХУ ЦМНИМХВЙНБШЛХ ГЮАНКЕБЮМХЪЛХ, ЮМЦХМНИ, Ю РЮЙФЕ ЪБКЪЧЫХУЯЪ МНЯХРЕКЪЛХ ЯРЮТХКНЙНЙЙЮ, МЕКЭГЪ ДНОСЯЙЮРЭ Й ПЮАНРЕ Б ПНДХКЭМШУ НРДЕКЕМХЪУ. оПНТХКЮЙРХЙЕ ЯРЮТХКНЙНЙЙНБНИ ХМТЕЙЖХХ С МНБНПНФДЕММШУ ЯКСФХР МЕСЙНЯМХРЕКЭМНЕ БШОНКМЕМХЕ ЯСЫЕЯРБСЧЫЕЦН ОНКНФЕМХЪ Н БПЕЛЕММНЛ ГЮЙПШРХХ ПНДХКЭМШУ ДНЛНБ ДКЪ ДЕГХМТЕЙЖХХ Х ОПНБЕРПХБЮМХЪ (МЕ ЛЕМЕЕ 2 ПЮГ Б ЦНД). мЕНАУНДХЛШ ЖХЙКХВЕЯЙНЕ ГЮОНКМЕМХЕ ОЮКЮР Б НРДЕКЕМХХ МНБНПНФДЕММШУ, ДЕГХМТЕЙЖХЪ ОНЛЕЫЕМХЪ, ЮБРНЙКЮБХПНБЮМХЕ ЛЮРПЮЖЕБ Х ОНДСЬЕЙ, НАКСВЕМХЕ ОНЛЕЫЕМХЪ АЮЙРЕПХЖХДМШЛХ КЮЛОЮЛХ. оПХ БНГМХЙМНБЕМХХ БЯОШЬЙХ ЦМНИМН-ЯЕОРХВЕЯЙНИ ХМТЕЙЖХХ ПНДХКЭМШИ ДНЛ МЕЛЕДКЕММН ГЮЙПШБЮЧР.
дЕРЕИ, ЯРПЮДЮЧЫХУ ЯРЮТХКНДЕПЛХЪЛХ Х ПНФХЯРШЛ БНЯОЮКЕМХЕЛ, ЯПЮГС ФЕ ХГНКХПСЧР НР ГДНПНБШУ МНБНПНФДЕММШУ, ОЕПЕБНДЪР Б ХГНКЪРНП ХКХ Б АНЙЯ ДЕРЯЙНЦН НРДЕКЕМХЪ КХАН МЮОПЮБКЪЧР Б ДЕПЛЮРНКНЦХВЕЯЙХИ ХКХ УХПСПЦХВЕЯЙХИ ЯРЮЖХНМЮП.
оПЕДСОПЕФДЕМХЧ ОХНДЕПЛХХ С ДЕРЕИ БЯЕУ БНГПЮЯРМШУ ЦПСОО ЯКСФХР НАЕЯОЕВЕМХЕ ЙЮЙ Б АШРС, РЮЙ Х Б ДЕРЯЙХУ СВПЕФДЕМХЪУ (ЪЯКХ, дНЛЮ ПЕАЕМЙЮ, ДЕРЯЙХЕ ЯЮДШ, ЬЙНКШ) ДНКФМНЦН ЦХЦХЕМХВЕЯЙНЦН ПЕФХЛЮ. дЕРХ, ЯРПЮДЮЧЫХЕ ХЛОЕРХЦХМНГМШЛХ ОНПЮФЕМХЪЛХ Б КЧАНЛ БНГПЮЯРЕ, ОНДКЕФЮР ХГНКЪЖХХ НР ГДНПНБШУ ДЕРЕИ ДН ОНКМНЦН ЯБНЕЦН ХГКЕВЕМХЪ. б ОНЛЕЫЕМХХ, ЦДЕ НМХ МЮУНДЪРЯЪ, МЕНАУНДХЛШ ЯХЯРЕЛЮРХВЕЯЙНЕ ОПНБЕРПХБЮМХЕ Х БКЮФМЮЪ САНПЙЮ, ХЦПСЬЙХ ДНКФМШ АШРЭ КЕЦЙН ЛНЧЫХЛХЯЪ Х ДЕГХМТХЖХПСЧЫХЛХЯЪ. оПЕДСОПЕФДЕМХЕ ЦМНИМХВЙНБШУ ГЮАНКЕБЮМХИ ЙНФХ С ДЕРЕИ КЧАНЦН БНГПЮЯРЮ БН ЛМНЦНЛ ГЮБХЯХР НР УНПНЬН НПЦЮМХГНБЮММНИ ЯНБЛЕЯРМНИ ПЮАНРШ ОЕДХЮРПНБ, ДЕРЯЙХУ ДЕПЛЮРНКНЦНБ Х ЯЕЯРЕП ОНКХЙКХМХЙ. я ОПНТХКЮЙРХЙНИ ОХНДЕПЛХХ МЕНАУНДХЛН ГМЮЙНЛХРЭ ПНДХРЕКЕИ Х ДПСЦХУ КХЖ, СУЮФХБЮЧЫХУ ГЮ ДЕРЭЛХ, ОПНБНДХРЭ ЯПЕДХ МЮЯЕКЕМХЪ ЯЮМХРЮПМСЧ ОПНОЮЦЮМДС (ЯЮМХРЮПМШЕ КХЯРЙХ, АПНЬЧПШ, КЕЙЖХХ, АЕЯЕДШ Х Р. Д.).